Introdução
Paralisia periódica é um tipo de miopatia relacionada com o metabolismo do íon potássio (K+), que se caracteriza clinicamente por miastenia recorrente com alterações nos níveis séricos de íon potássio (1). A paralisia periódica hipocalémica (HOPP) é o tipo mais comum de paralisia periódica, com uma incidência de cerca de 1 em 100.000, e é mais comum em homens asiáticos. A HOPP pode ser dividida em dois tipos: HOPP primária (familiar ou idiopática) e HOPP secundária (adquirida) (2). A HOPP primária é causada pela mudança intracelular de K+ devido a mutações do gene do canal de potássio. A HOPP secundária é causada por uma variedade de etiologias; uma das causas mais comuns é a tirotoxicose, que se caracteriza por uma maior actividade da bomba de sódio-potássio causada por hormonas tiroideias excessivas, levando à deslocação intracelular do potássio (3). A miopatia hipotiróide (HM) é uma doença do músculo esquelético causada pelo hipotiroidismo. Cerca de 30% a 80% dos doentes com hipotiroidismo desenvolvem miopatia cujos sintomas incluem miastenia, espasmo muscular após o exercício, mialgia, e rigidez muscular (4). Os sintomas de HM são geralmente ligeiros, mas tendem a tornar-se mais pronunciados no hipotiroidismo grave não tratado (5). O dano muscular esquelético causado pela miopatia hipotiróide é devido à deposição de Glucosaminoglicanos nas fibras musculares rápidas do tipo II e lentas do tipo I, contratilidade enfraquecida da unidade actina-meosina, diminuição da actividade da miosina ATPase e diminuição da rotação da ATP (6). A literatura sobre complicações neuromusculares no hipotiroidismo baseia-se principalmente na análise retrospectiva. Além disso, o risco de hipotiroidismo é maior em doentes com distrofia miotrópica (7). Por conseguinte, a verdadeira prevalência de complicações neuromusculares durante o hipotiroidismo não é fácil de determinar e pode ser subestimada. Assim, não é difícil diagnosticar a miopatia hipotiróide se os doentes tiverem um historial claro de hipotiroidismo (hipotiroidismo primário, hipopituitarismo secundário, tiroidite auto-imune, estado pós-tiroidectomia, prescrição de medicamentos antitiróide, etc.).), ou lesões musculares diagnosticadas de acordo com os sintomas clínicos típicos do hipotiroidismo (síndrome de baixo metabolismo basal, mixedema facial, alterações do sistema cardiovascular, alterações do sistema digestivo, etc.) (8). Contudo, é fácil de diagnosticar mal os doentes com hipotiroidismo se não tiverem antecedentes claros de doença da tiróide ou sintomas significativos de hipometabolismo, mas tiverem a miastenia e a mialgia como sintomas principais ou o primeiro sintoma (9). A condição mais frequentemente confundida com a miopatia hipotiróide na clínica é a polimiosite (10). No entanto, a miopatia hipotiróide com paralisia periódica como primeiro sintoma é rara na clínica, e só é conhecida na sua maioria através de relatos de casos. Este estudo resumiu os dados clínicos de 1 caso de miopatia hipotiróide com paralisia periódica como o primeiro sintoma no nosso diagnóstico clínico e tratamento. No estudo, também encontramos 13 casos semelhantes relatados internacionalmente, e resumimos as suas características clínicas, diagnóstico, e métodos de tratamento para fornecer referência para o diagnóstico clínico e tratamento de tais casos. Apresentamos o seguinte artigo de acordo com a lista de verificação de relatórios CARE (disponível em http://dx.doi.org/10.21037/apm-20-1578).
Apresentação do caso
O paciente era um homem de 27 anos de idade da cidade de Tianmen, província de Hubei, e foi admitido a 23 de Setembro de 2017. A partir dos 8 anos anteriores, o paciente tinha fraqueza dos membros inferiores e dificuldade em andar. O exame noutro hospital encontrou baixo potássio sérico, pelo que o paciente era um dado suplemento de potássio para tratamento com os sintomas a serem aliviados após repouso. Em 21 de Setembro de 2017, após se ter exercitado, o paciente recaiu com fraqueza dos membros inferiores e dificuldade em andar, mas sem perda de energia, medo de frio, letargia, falta de apetite, obstipação, aumento de peso, ou outros sintomas. Consequentemente, o paciente visitou o nosso serviço de urgência para tratamento. Os resultados dos exames foram os seguintes: soro de potássio, 3,2 mmol/L; enzima muscular, triiodotironina livre de soro (FT3), tiroxina livre (FT4), e hormona estimulante da tiróide (TSH) estavam normais. Os sintomas não foram significativamente aliviados após gotejamento intravenoso de aspartato de potássio e administração oral de solução de cloreto de potássio. A 22 de Setembro, o soro de potássio era 2,98 mmol/L, e o suplemento intravenoso e oral de potássio foi continuado. Na noite de 22 de Setembro, o soro de potássio era 3,64 mmol/L, e o paciente ainda sentia fraqueza dos membros inferiores, e assim foi admitido com paralisia periódica. O paciente era anteriormente saudável e negava qualquer história de hipertensão, disfunção da tiróide, ou outras doenças. Os seus sinais vitais eram normais: temperatura corporal, 36,2 °C; pulso, 72/min; pressão sanguínea 120/84, mmHg. O doente não tinha um aumento óbvio da tiróide, nem anomalias óbvias no coração, pulmão, ou abdómen. A sua força muscular e tensão muscular dos membros superiores eram geralmente normais, e não apresentava atrofia muscular óbvia ou hipertrofia dos membros inferiores, e nenhuma sensibilidade muscular. A força muscular era de grau 4, a tensão muscular diminuiu, e o reflexo do joelho e do tendão de Aquiles tinha enfraquecido. Os resultados laboratoriais durante a hospitalização, incluindo bioquímica do sangue, bioquímica da urina, e análise dos gases sanguíneos, são mostrados no Quadro 1. O cortisol sanguíneo, aldosterona, e outros exames não mostraram qualquer anormalidade. O electrocardiograma (ECG) revelou ritmo sinusal e elevação do segmento ST. A radiografia do tórax não mostrou qualquer anomalia óbvia. A ecografia Doppler de cor abdominal mostrou fígado gordo, com os rins e a bexiga urinária a não apresentarem qualquer anomalia óbvia. A electromiografia (EMG) não mostrou nenhuma lesão neurogénica ou miogénica definida. O paciente foi diagnosticado com HOPP, e continuou a receber suplemento oral e intravenoso de potássio. O soro de potássio em múltiplos ensaios era geralmente normal, enquanto que a creatina quinase (CK) em múltiplos ensaios foi elevada (Tabela 1). Após 5 dias, os sintomas subjectivos do paciente tinham melhorado com o soro de potássio normal. Recusou mais diagnóstico e tratamento devido a razões pessoais e teve alta.
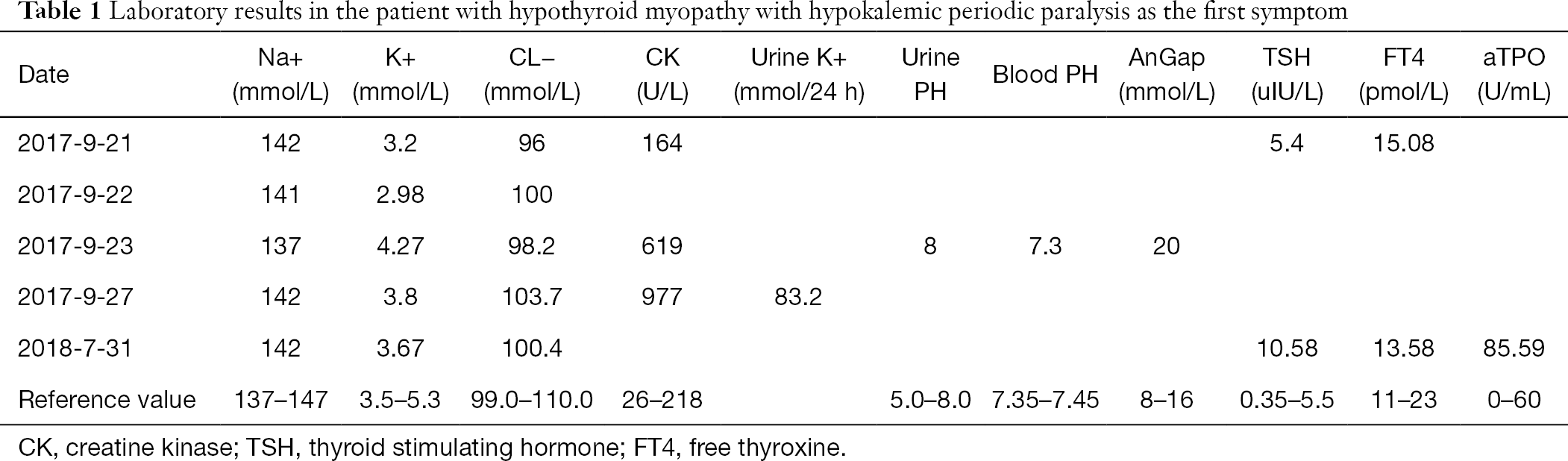
Tabela completa
Em 31 de Julho de 2018, o paciente voltou a sentir fraqueza com dores nos membros inferiores após esforço. A tabela 1 mostra a bioquímica do sangue ambulatorial e a detecção da função tiroideia. As enzimas hepáticas foram elevadas: alanina-aminotransferase (ALT), 81 U/L (valor de referência 0-50 U/L); aspartato transaminase (AST), 67 U/L (valor de referência 0-50 U/L). Doze itens de anticorpos anti-ENA foram todos negativos. O ultra-som Doppler colorido da tiróide mostrou dilatação difusa da tiróide e fornecimento de sangue abundante. O EMG não revelou qualquer lesão neurogénica ou miogénica clara. De acordo com estes indicadores, o doente foi diagnosticado com tiroidite auto-imune complicada com miopatia hipotiróide, e foram administrados comprimidos de levotiroxina de sódio 25 µg, 1 comprimido/dia por via oral. Após 4 semanas, o doente indicou por acompanhamento telefónico que a fraqueza e a mialgia dos membros inferiores tinham desaparecido.
Vistámos toda a literatura relevante e encontrámos 13 casos com diagnóstico clínico completo e relatórios de tratamento de hipotiroidismo com paralisia periódica (Tabela 2). Destes, 5 casos com miopatia hipotiróide eram anteriormente relativamente saudáveis sem historial de doenças da tiróide ou outras doenças subjacentes. A paralisia periódica foi o seu primeiro sintoma, e o curso da paralisia periódica variou de 2 semanas a 2 anos. O principal sintoma era a fraqueza dos membros, especialmente a fraqueza dos membros inferiores, sem envolvimento do músculo respiratório ou dos esfíncteres. Os outros 8 casos de miopatia hipotiróide com paralisia periódica foram complicados com outras condições clínicas (Quadro 3). O tratamento de todos os casos está resumido na secção de discussão. Todos os procedimentos realizados em estudos envolvendo participantes humanos estavam de acordo com os padrões éticos do(s) comité(s) de investigação institucional(s) e/ou nacional(ais) e com a Declaração de Helsínquia (tal como revista em 2013). O consentimento informado por escrito foi obtido do paciente.
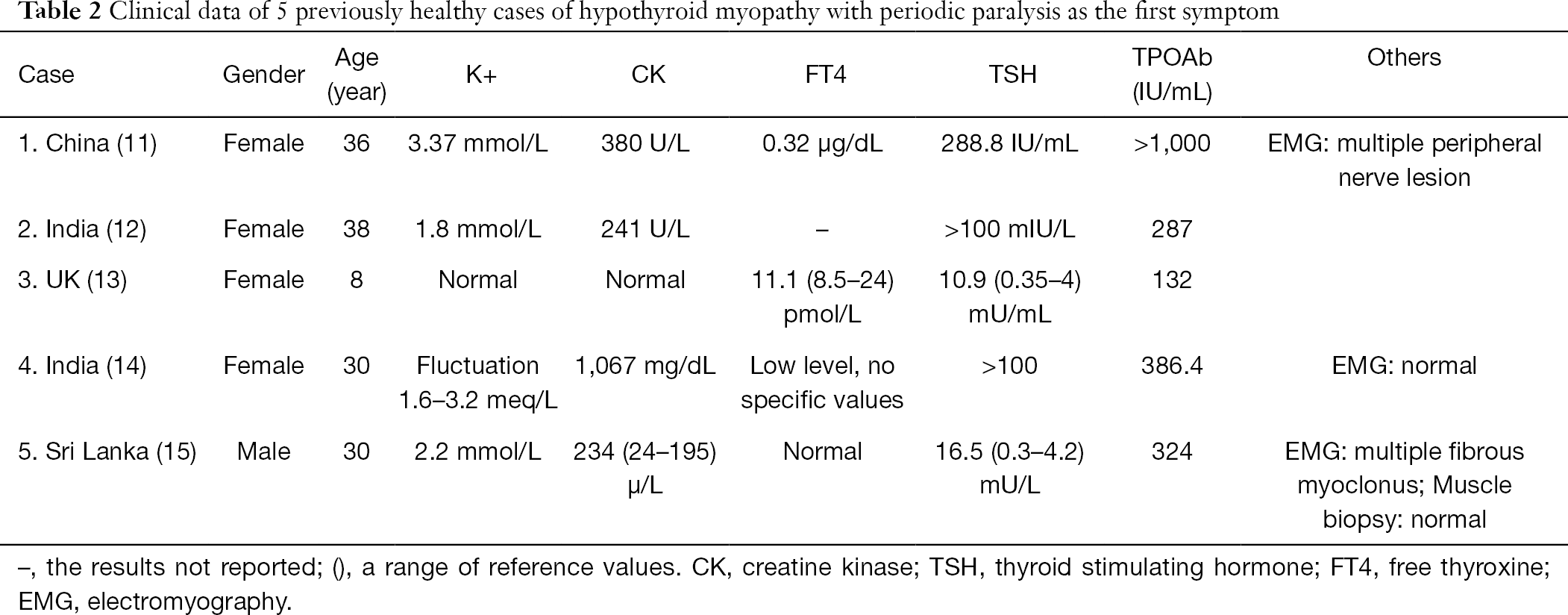
Tabela completa

Tabela completa
Discussão
Encontrámos um total de 14 casos relevantes: 13 casos da revisão bibliográfica e 1 caso do nosso estudo. Onze casos (78,6%) eram de países asiáticos, dos quais 6 (42,9%) eram dos países do Sul da Ásia da Índia e Sri Lanka, o que é consistente com as características epidemiológicas do HOPP esporádico ser mais comum nas populações asiáticas (23). No entanto, neste estudo, a relação mulher/homem foi de 10:4 (71,43% em mulheres e 28,57% em homens), o que é a tendência oposta à diferença de género relatada na incidência do HOPP primário (cerca de 38% em mulheres e 62% em homens) (24). Isto pode dever-se ao facto de doenças primárias como a tiroidite linfocítica crónica e o hipotiroidismo terem uma maior incidência na população feminina.
A acidose tubular renal crónica (RTA) é uma acidose metabólica crónica causada pela secreção tubular distal de iões de hidrogénio e/ou distúrbio de reabsorção de bicarbonato proximal, e é frequentemente acompanhada por hipocalemia, e por distúrbios do metabolismo do cálcio e do fosfato. É também uma causa comum de HOPP. A RTA é também comum em doenças auto-imunes como a síndrome de Sjogren, artrite reumatóide, lúpus eritematoso sistémico (LES), e tiroidite linfocítica crónica. A tiroidite linfática crónica, por sua vez, é a causa mais comum de hipotiroidismo, o que explica porque é que 6 dos 14 casos de hipotiroidismo (42,9%) tinham ATR. Para além dos casos 11 e 13, que foram definitivamente diagnosticados com a síndrome de Sjogren, a ATR noutros casos era provavelmente devida à tiroidite linfocítica crónica (20,22). A secreção renal de H+ depende do transporte de células tubulares convolutas distais através da bomba ATP de hidrogénio-potássio. No estado de hipotiroidismo, o número e função da bomba de hidrogénio-potássio ATP são reduzidos, e existe um risco mais elevado de acidose e hipocalemia (25). É mais provável que a HOPP ocorra quando combinada com outros factores que afectam o equilíbrio ácido-base e o equilíbrio hídrico-eletrolítico, tais como o consumo de diuréticos, abuso de álcool, ou diabetes (16,18). A RTA é diagnosticada com base em sintomas clínicos e em alguns exames auxiliares. Os sintomas clínicos incluem acidose metabólica hiperclorémica com lacuna aniónica normal, PH da urina persistentemente >5,5, susceptibilidade aos cálculos renais, enquanto os exames auxiliares incluem teste de carga de cloreto de sódio e teste de furosemida. Em Setembro de 2017, durante o início da paralisia periódica, o nosso doente experimentou hipocalemia com acidose (PH 7,30 do sangue arterial), e urina alcalina (PH 8,0 da urina). A possibilidade de RTA foi considerada, mas não foi confirmada devido ao nível normal de cloreto de sangue e ao aumento do intervalo de aniões, e o paciente recusou mais exames.
A elevação CK clara estava presente em 9 de 14 pacientes (64,3%), sugerindo que é um sintoma comum de miopatia hipotiróide. Como a fraqueza muscular na miopatia hipotiróide envolve principalmente a cintura peitoral, a cintura pélvica, e os músculos esqueléticos dos membros proximais, que são semelhantes aos locais envolvidos na polimiosite, estes pacientes são facilmente mal diagnosticados como polimiosite. Como os doentes com polimiosite estão frequentemente presentes (20-40%) com anticorpos antinucleares séricos positivos (ANA), a detecção do perfil de anticorpos ANA é de valor limitado na diferenciação da miopatia hipotiróide do LES e da síndrome de Sjogren. O EMG e a biópsia muscular podem fornecer informações fundamentais para o diagnóstico diferencial. O EMG mostra lesão miogénica em 70-90% dos casos de polimiosite, enquanto que o EMG não mostra nenhuma especificidade na miopatia hipotiróide, que pode ser neurogénica, miotónica, ou normal. Os sintomas típicos de biopsia muscular na polimiosite indicam necrose das fibras musculares, infiltração de células inflamatórias, e atrofia muscular perifascicular, enquanto a biopsia muscular na miopatia hipotiróide é na sua maioria normal ou mostra ligeiras alterações patológicas musculares não características. Contudo, o EMG e a biópsia muscular são difíceis de utilizar como exames de rotina na clínica devido à limitação de condições objectivas. Portanto, o exame da função tiroideia e o exame do autoanticorpo da tiróide são importantes para o diagnóstico de doentes com sintomas clínicos de fraqueza muscular inexplicável, hipocalemia, e enzimas musculares elevadas. Para doentes com paralisia periódica recorrente, um único resultado normal num exame da função tiroideia não pode excluir a possibilidade de miopatia hipotiróide (como o caso aqui relatado). Se o doente experimentar fraqueza muscular recorrente, a função da tiróide deve ser reexaminada no tempo.
Em termos de tratamento, 13 de 14 doentes foram tratados com um suplemento de potássio (intravenoso ou oral). No caso 3 (13), o doente tinha potássio sérico normal no início da paralisia periódica, e a fraqueza dos membros não se repetiu após o suplemento de tiroxina. Nos 13 doentes com hipocalemia, o tempo para o soro de potássio voltar aos níveis normais após a suplementação com potássio variou de horas a semanas, sendo 3-7 dias a duração mais comum. Em alguns casos (18,20), os níveis de soro de potássio diminuíram na fase inicial do suplemento de potássio. Nesta condição, os pacientes necessitaram de mais suplemento de potássio, e a hipocalemia foi aliviada mesmo algumas horas depois de receberem um bombeamento intravenoso contínuo de potássio (20). Um total de 13 pacientes foram tratados com suplemento exógeno de tiroxina numa dose de 25-150 µg/dia, e a função tiroideia voltou espontaneamente ao normal no caso de 6 (16) aos 36 dias após o início (sem suplemento de tiroxina). De notar que, em alguns casos, após o início da terapêutica com tiroxina, a hipocalemia não pôde ser rapidamente aliviada (12,14), e os níveis séricos de potássio voltaram ao normal após a continuação do suplemento de potássio durante 4 semanas após o início da levothyroxina oral. No caso 13, o citrato de potássio oral de longa duração ainda era necessário após a alta. A razão para esta correcção “atrasada” da hipocalemia pode estar relacionada com o efeito diurético e o aumento da excreção de potássio durante a fase inicial da administração de tiroxina (15). Além do potássio e/ou suplemento de tiroxina, também foram administrados alcalinos, magnésio, anti-hipertensivos, hipoglicémicos, imunossupressores, anti-osteoporose e outros tratamentos de acordo com o tipo de doença primária. Todos os sintomas dos doentes foram controlados após tratamento atempado. Entre estes pacientes, o caso 7 deixou de tomar levothyroxina sem autorização 3 semanas após o tratamento inicial, e desenvolveu fraqueza muscular mais grave com hipocalemia 1 semana após a retirada do medicamento. O paciente foi readmitido para suplemento de potássio, álcalis e tiroxina, e os sintomas foram aliviados (17).
Em resumo, a miopatia hipotiróide caracterizada por paralisia periódica é incomum na clínica, mas a paralisia periódica tem o potencial de ser o primeiro sintoma de miopatia hipotiróide. Para pacientes com paralisia recorrente do músculo esquelético flácido, recomenda-se um exame laboratorial abrangente da doença da tiróide para excluir disfunções da tiróide (hipertiroidismo ou hipotiroidismo), independentemente de anomalias do nível sérico de potássio ou de anomalias metabólicas básicas óbvias. Para doentes de HOPP com RTA, a tiroidite linfocítica crónica precisa de ser rastreada, juntamente com doenças do tecido conjuntivo, tais como a síndrome de Sjogren e o LES. A correcção do nível sérico anormal de potássio e a suplementação de uma quantidade adequada de tiroxina podem controlar eficazmente a paralisia periódica causada pelo hipotiroidismo. No entanto, é de notar que condições clínicas tais como os efeitos diuréticos da suplementação com tiroxina e acidose combinada podem levar a um aumento lento do soro de potássio em doentes com hipocalemia. Assim, a via, dose e curso da suplementação de potássio pode variar de pessoa para pessoa.
Acredcimentos
Fundação: Nenhum.
Pé nota
Conflitos de interesse: Todos os autores preencheram o formulário de divulgação uniforme do ICMJE (disponível em http://dx.doi.org/10.21037/apm-20-1578). Os autores não têm conflitos de interesse a declarar.
Declaração ética: Os autores são responsáveis por todos os aspectos do trabalho, assegurando que as questões relacionadas com a exactidão ou integridade de qualquer parte do trabalho sejam devidamente investigadas e resolvidas. Todos os procedimentos realizados em estudos envolvendo participantes humanos estavam em conformidade com os padrões éticos do(s) comité(s) de investigação institucional(s) e/ou nacional(ais) e com a Declaração de Helsínquia (tal como revista em 2013). O consentimento informado por escrito foi obtido do paciente.
Declaração de Acesso Aberto: Este é um artigo de Acesso Aberto distribuído de acordo com a Licença Internacional Creative Commons Attribution-NonCommercial-NoDerivs 4.0 (CC BY-NC-ND 4.0), que permite a replicação e distribuição não comercial do artigo com a estrita condição de que nenhuma alteração ou edição seja feita e que a obra original seja devidamente citada (incluindo ligações tanto para a publicação formal através do DOI relevante como para a licença). Ver: https://creativecommons.org/licenses/by-nc-nd/4.0/.
- Akaba Y, Takahashi S, Sasaki Y, et al. Tratamento bem sucedido da paralisia periódica normokalémica com hidroclorotiazida. Brain Dev 2018;40:833-6.
- Chauhan P, Naxane A. Hipotiroidismo com paralisia hipocalémica recorrente. Int J Sci Re 2017;6:2131-2.
- Bandhakavi M. Paralisia periódica como uma apresentação invulgar de hipotiroidismo auto-imune com bócio. Clin Pediatr (Phila) 2009;48:677-8.
- Kanemaru Y, Aizawa K, Kagami T, et al. Um caso de miopatia hipocalémica associada a hipotiroidismo transitório. Endocrinol Jpn 1984;31:809-14.
- Naveen L, Malkarnekar S. Adult-Onset Acidose Tubular Renal Distal com Quadriparese Hipocalémica num Paciente com Hipotiroidismo Autoimune. J Integr Nephrol Androl 2014;1:82-4.
- Hongmei Z, Weiwei Z, Li Xiaoyong, et al. A abordagem do doente com hipocalemia causou a tiroidite de Hashimoto com síndrome de Sjogren primário por acidose tubular renal e acidose tubular renal. Chin J Endocrinol Metab 2016;32:349-52.
- Wang W, Jiang L, Ye L, et al. Rastreio de mutação em doentes com paralisia periódica hipocalémica chinesa. Mol Genet Metab 2006;87:359-63.
- Suzanne M, Martin D, Eddine TA, et al. Hipocalemia paralisante revelando uma associação rara de doenças auto-imunes: diabetes tipo 1, tiroidite e tubulopatia sobre um caso. IOSR Journal of Pharmacy 2015;5:5-7.
li>Weber F, Lehmann-Horn F. Paralisia periódica hipocalémica. In: Adam MP, Ardinger HH, Pagon RA, et al., editores. GeneReviews. Seattle (WA): Universidade de Washington, Seattle, 2018:1993-2019.li>Nicoletti T, Modoni A, Silvestri G. Paralisia periódica hipocalémica secundária como uma apresentação clínica rara da síndrome de Conn. Clin Neurophysiol 2018;129:2505-6. li>Lee KW, Kim SH, Kim KJ, et al. A Rare Manifestation of Hypothyroid Myopathy: Hoffmann’s Syndrome. Endocrinol Metab (Seul) 2015;30:626-30. li>Ciompi ML, Zuccotti M, Bazzichi L, Puccetti L. Síndrome semelhante à Polimiosite no hipotiroidismo: relato de dois casos. Tiroidologia 1994;6:33-6. Sindoni A, Rodolico C, Pappalardo MA, et al. Miopatia hipotiróide: Uma apresentação clínica peculiar de falência da tiróide. Revisão da literatura. Rev Endocr Metab Disord 2016;17:499-519. li>Johnson NE, Abbott D, Cannon-Albright LA. Riscos relativos para comorbidades associadas à distrofia miotrópica: uma análise baseada na população. Nervo Músculo 2015;52:659-61. Aslam H, Sayeed MA, Qadeer R, et al. Hipotiroidismo que simula como polimiosite. J Pak Med Assoc 2015;65:559-60. li>Lee KW, Kim SH, Kim KJ, et al. A Rare Manifestation of Hypothyroid Myopathy: Hoffmann’s Syndrome. Endocrinol Metab (Seul) 2015;30:626-30. li>Lin RT, Liu CK, Tai CT, et al. Estudo da miopatia hipotiróide – estudo patológico e ultra-estrutural. Kaohsiung J Med Sci 2000;16:68-75. li>Jian H, Jingbing C. Foi relatado um caso de hipotiroidismo com sintoma inicial de miastenia. Chinese Journal of Practical Nervous Diseases 2013;16:106-7.
Sinha U, Sengupta N, Sinharay K, et al. Paralisia hipocalémica recorrente: Uma apresentação atípica do hipotiroidismo. Indiano J Endocrinol Metab 2013;17:174-6. Arambewela MH, Sumanathilaka MR, Pathirana KD, et al. Uma possível associação de paralisia periódica hipocalémica, tiroidite auto-imune e neuromiotronia. Ceilão Med J 2013;58:175-6.
li>Meregildo-Rodríguez ED, Failoc-Rojas VE. Relato de caso: Paralisia periódica hipocalémica recorrente associada à acidose tubular distal renal (tipo 1) e hipotiroidismo secundário à tiroidite de Hashimoto. F1000Res 2018;7:1154. Kadeeja N, Senthilnathan N, Viswanathan S, et al. Paralisia hipotiroidiana esporádica relacionada com hipotiroidismo: Diagnóstico numa situação de escassez de recursos. J Family Med Prim Care 2017;6:862-4. Basak RC, Sharkawi KM, Rahman MM, et al. Acidose tubular renal distal, paralisia hipocalémica, nefrocalcinoses, hipotiroidismo primário, retardamento do crescimento, osteomalacia e osteoporose conducente a fractura patológica: um relato de caso. Oman Med J 2011;26:271-4. li>Velarde-Mejía Y, Gamboa-Cárdenas R, Ugarte-Gil M, et al. Paralisia Hipocalémica: Um Cartão Escondido de Várias Doenças Auto-Imunes. Clin Med Insights Arthritis Musculoskelet Disord 2017;10:1179544117722763.
li>Luft FC. Hipocalemia abrupta com paralisia da perspectiva de um clínico. J Mol Med (Berl) 2005;83:167-9.
(Editor em Inglês: J. Gray)