von Paula Yost Schupp
Ich war 35 Jahre alt und in der 26. Woche mit meinem zweiten Kind, Pierson, schwanger. Mein erstes Kind war voll ausgetragen und ich hatte keine Ahnung, was Präeklampsie ist. Meine Füße taten weh und waren geschwollen. Das war schon während der Schwangerschaft mit meinem ersten Kind passiert, aber nicht bis zum Ende. Mein erstes Kind war zwei Jahre alt und hatte einen Magenvirus mit etwas Erbrechen gehabt. Ich hatte viel losen Stuhlgang. Ich nahm an, dass ich mir gerade das eingefangen hatte, was mein Sohn hatte. Ich hätte mir nie träumen lassen, dass die Schwellungen und der lockere Stuhl Symptome einer Präeklampsie sind.
Silvester kam, und ich fühlte mich nicht gut. Ich brachte meinen Ältesten ins Bett, als mich ein heftiger Kopfschmerz überfiel. Ich war sehr lichtempfindlich und mein Kopf schmerzte schlimmer als alles, was ich je zuvor erlebt hatte. Es fühlte sich an, als ob eine Faust die Basis meines Gehirns zusammendrücken würde, und ich spürte, wie Elektrizität durch meinen Schädel floss. Mein Mann brachte mich ins Krankenhaus. Auf dem Weg dorthin waren die Schmerzen so stark, dass ich ihm sagte, dass ich glaubte, ein Aneurysma zu haben.
Nach der Ankunft im Krankenhaus wurde mein Urin getestet und die Krankenschwestern sagten, dass er den höchstmöglichen Proteingehalt hatte. Das allein ist ein wichtiger Indikator für Präeklampsie. Mein Blutdruck lag bei 198/95. Wenn ich nicht schwanger bin, liegt mein Blutdruck normalerweise bei 110/70. Basierend auf den Ergebnissen des Urins und des Blutdrucks wurde bei mir Präeklampsie diagnostiziert, und damit änderte sich alles an meiner bis dahin normalen Schwangerschaft. Ich hatte absolut keine Vorgeschichte von Präeklampsie oder hohem Blutdruck. Mein einziger Risikofaktor war, dass ich fünfunddreißig Jahre alt war und die 20. Schwangerschaftswoche überschritten hatte.
Ich wurde auf der Intensivstation für Mütter aufgenommen und erhielt sofort eine Steroidspritze. Die Krankenschwester erklärte mir, dass dies dazu diente, Piersons Lungen wachsen zu lassen, damit er die besten Chancen hätte, bei einer baldigen Geburt atmen zu können. Dann schloss sie mich an den „Mag“-Tropf an. Sie legte mir ein gelbes Armband an, das mich als „Sturzrisiko“ kennzeichnete.
Das Medikament soll den Blutdruck senken und verhindern, dass aus der Präeklampsie eine Eklampsie wird, die zu Krampfanfällen und Schlimmerem führt. Es hat mehrere Nebenwirkungen, aber zu denen, die ich hatte, gehörten Kältegefühl, Schwäche, Muskelverspannungen und -kontraktionen sowie Angstzustände. Nach einigen Stunden auf dem Medikament konnte ich nicht mehr selbständig aufstehen (daher das „Sturzrisiko“-Band). Meine Krankenschwester bot mir einen Katheter an, aber ich zog es vor, mit ihrer Hilfe selbst auf die Toilette zu gehen. Von allem, was mir während der Schwangerschaft passiert ist, hat mich der Magentropf körperlich am meisten belastet.
Glücklicherweise wurde ich nach 24 Stunden vom Magentropf abgesetzt, und ich fühlte mich viel besser. Meine Krankenschwester warnte mich, dass ich möglicherweise mehrere Wochen im Krankenhaus bleiben müsste, denn wenn mein Blutdruck wieder zu hoch werden würde, könnte es zu einer Plazentaablösung kommen und das würde eine Notentbindung erforderlich machen. Um entlassen werden zu können, musste ich mich mit der maternal-fetalen Medizin treffen und die waren bis Montag nicht da. Ich saß über das Wochenende fest.
Am 3. Januar kam ein Neonatologe zu mir. Die wichtigste Erkenntnis war, dass Babys in der siebenundzwanzigsten Woche eine Überlebenschance von 95 % haben. Sie haben nur einen langen Aufenthalt auf der Neugeborenen-Intensivstation. Wenn mein Baby zu früh käme, würde seine Haut nicht wie meine Haut sein und ich würde ihn eine Zeit lang nicht halten können, obwohl ich ihn auf der Neugeborenen-Intensivstation anschauen und eventuell besuchen könnte.
Ich erinnere mich auch daran, dass ich mich fragte, ob das meine Schuld sei. Habe ich etwas falsch gemacht? Er sagte,
„Auf keinen Fall. Das ist nicht Ihre Schuld. Ich habe 23 Jahre alte Marathonläufer mit Präeklampsie gesehen. Wir haben keine Ahnung, was sie verursacht. Es ist ein Mysterium der Gynäkologie, aber es ist definitiv nicht Ihre Schuld.“
Er wird wahrscheinlich nie verstehen, wie viel Ruhe mir diese paar Sätze gaben. Diese Beruhigung war absolut das, was ich hören musste und was jede schwangere Frau wissen sollte, wenn sie mit dieser Krankheit zu kämpfen hat.
Während das Magnesium ein Zeitgewinn ist, wachte ich leider in den frühen Morgenstunden des 4. Januar auf und halluzinierte. Mein Blutdruck stieg auf 204/98 an. Die Krankenschwester rief sofort den Arzt, der bald darauf eintraf und mir mitteilte, dass es Zeit sei, Pierson zu haben. Er versicherte mir, dass es mir gut gehen würde, aber dass es an der Zeit sei, das Baby aus meinem Körper zu holen. Was danach geschah, ist irgendwie verschwommen.
Als Pierson geboren wurde, hörte ich ein kleines Geräusch, das an ein Kätzchen erinnerte. Ich fragte, ob das mein Baby sei und der Arzt sagte, dass es das sei. Ich warf einen kurzen Blick auf Pierson, bevor sie ihn auf die Neugeborenenstation brachten. Er war in Plastikfolie eingewickelt. Mein wunderschöner Junge wog 1lb and 14oz. Er war der kleinste Mensch, den ich je lebend gesehen hatte, aber der Schlüssel dazu war, dass er genau das war – lebendig.
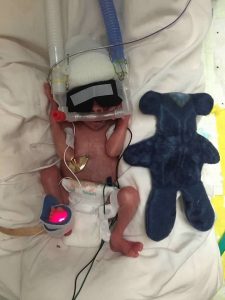
Er war klein, aber er war mächtig. Ich habe mich schnell erholt, aber er hatte in den nächsten Monaten offensichtlich viele Hürden zu überwinden. Ich bin immer noch dankbar, dass wir beide am Leben sind, besonders wenn ich weiß, was so leicht hätte passieren können.
Kennen Sie die Anzeichen. Alarmieren Sie den Arzt, wenn Sie zu irgendeinem Zeitpunkt eine Präeklampsie vermuten. Es könnte buchstäblich das Leben von Ihnen und Ihrem Baby retten.

Weiteres zu wissen…
Präeklampsie wirkt sich auf den Blutfluss zur Plazenta aus und kann auch die Nieren- und Leberfunktion des ungeborenen Babys beeinträchtigen, Blutgerinnungsprobleme verursachen und mehr, wenn sie unbehandelt bleibt. Wenn Sie eine beginnende Schwellung oder ein allgemeines Unwohlsein bemerken, ist es am besten, Ihren Arzt zu alarmieren, um festzustellen, ob eine Präeklampsie beginnt, um gegebenenfalls eine Behandlung zu beginnen.