Original Editor Anouk Toye
Top Contributors – Anouk Toye, Uchechukwu Chukwuemeka, Aarti Sareen and Kim Jackson
Anatomia istotna klinicznie
Zobacz: Anatomia biodra
Mechanizm urazu / proces patologiczny
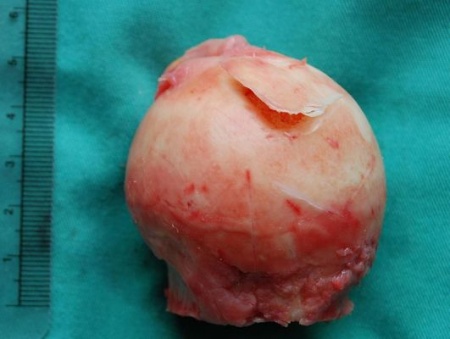
Nekroza naczyniowa głowy kości udowej, znana również jako osteonekroza, choć termin ten nie jest już tak często używany, charakteryzuje się zmiennymi obszarami martwej kości beleczkowej i szpiku kostnego, rozciągającymi się do blaszki podchrzęstnej włącznie. W większości przypadków dotyczy to przednio-bocznej części głowy kości udowej, ale żaden obszar nie jest oszczędzany. Choroba ta jest często spotykana u pacjentów w trzeciej, czwartej i piątej dekadzie życia. Im starsi pacjenci, tym mniejsza szansa na rewaskularyzację. Możemy również stwierdzić, że większość radiograficznie widocznych zmian postępuje aż do zapadnięcia się głowy kości udowej .
Najwcześniejszym objawem tej mechanicznej niewydolności jest objaw półksiężyca, który reprezentuje oddzielenie płytki podchrzęstnej od leżącej pod nią martwiczej kości trzonowej. Po zapadnięciu się głowy kości udowej, u większości pacjentów dochodzi do progresji klinicznej, co skutkuje koniecznością całkowitej wymiany stawu biodrowego .
Patofizjologia martwicy awaskularnej głowy kości udowej nie została w pełni wyjaśniona. U niektórych pacjentów istnieje wyraźna bezpośrednia przyczyna (uraz, promieniowanie,…), podczas gdy u innych patofizjologia jest nadal niepewna. Martwica okołonaczyniowa głowy kości udowej jest często opisywana jako choroba wieloczynnikowa. W niektórych przypadkach jest ona związana z predyspozycjami genetycznymi, jak również z ekspozycją na pewne czynniki ryzyka. Najczęstszymi czynnikami ryzyka są przyjmowanie kortykosteroidów, spożywanie alkoholu, palenie tytoniu i różne choroby przewlekłe. Pacjenci z ludzkim wirusem niedoboru odporności są również w grupie podwyższonego ryzyka rozwoju martwicy awaskularnej głowy kości udowej. Należy również zwrócić uwagę na fakt, że osteonekroza jest (rzadkim) powikłaniem ciąży. Wiele z tych przypadków jest początkowo błędnie diagnozowanych jako przemijająca osteoporoza stawu biodrowego.
Postępowanie diagnostyczne
Bardzo ważne jest, aby martwica awaskularna została rozpoznana na wczesnym etapie procesu chorobowego, ponieważ powodzenie leczenia jest związane z etapem, na którym rozpoczyna się leczenie.
Istnieje kilka możliwych metod diagnostycznych:
Historia i badanie fizykalne
Pacjenci są często zgłaszani z powodu bólu w pachwinie, ale objawy mogą również promieniować do kolana lub pośladków. W badaniu przedmiotowym zwykle stwierdza się bolesny zakres ruchu, zwłaszcza przy wymuszonej rotacji wewnętrznej. Ważne jest również, aby przed rozpoczęciem badania zidentyfikować wszelkie czynniki ryzyka. Badacze muszą być ostrożni i uważać na martwicę awaskularną u każdego pacjenta, u którego występuje ból w biodrze, negatywne wyniki badań radiograficznych i którykolwiek z czynników ryzyka opisanych powyżej. Drugie biodro musi być również ocenione.
Ocena radiograficzna
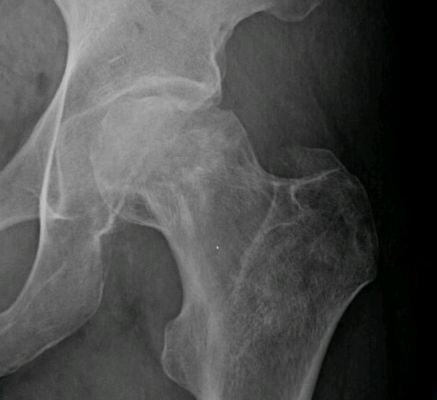
Gdy standardowe zdjęcia radiologiczne przednio-tylne i boczne wykazują oczywistą martwicę awaskularną głowy kości udowej, nie jest konieczne wykonywanie MRI.
Magnetic Resonance Imaging
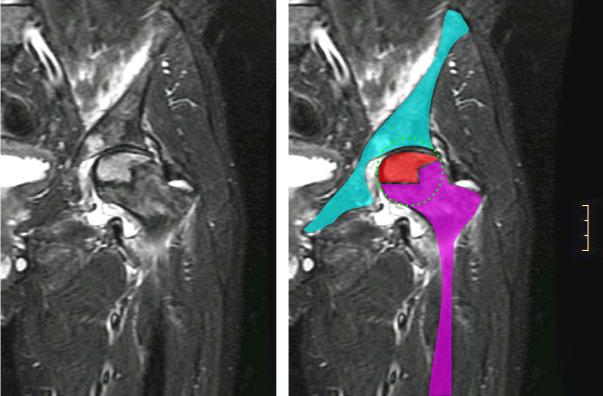
Jest to najlepsza metoda dla przypadków, które są radiograficznie okultystyczne lub nie są oczywiste na radiogramach. Wykazuje 99% czułości i 98% swoistości dla tej choroby.
Zarządzanie / interwencje
Zarządzanie martwicą awaskularną głowy kości udowej obejmuje zakres od zachowawczego (nieoperacyjnego) do inwazyjnego (operacyjnego). Czynniki takie jak wiek pacjenta, próg bólu/dyskomfortu, nasilenie martwicy, nienaruszona lub zapadnięta powierzchnia stawowa oraz choroby współistniejące.
Zachowawcze metody postępowania to między innymi fizykoterapia, ograniczenie dźwigania ciężarów, zaprzestanie spożywania alkoholu, przerwanie terapii sterydowej, leki przeciwbólowe oraz celowana terapia farmakologiczna.
Leczenie nieoperacyjne
Obserwacja lub chronione noszenie ciężarów
Metoda ta ma na celu spowolnienie postępu martwicy awaskularnej, tak aby głowa kości udowej nie zapadła się. Jednak w ponad 80% przypadków dochodzi do zapadnięcia się głowy kości udowej i zapalenia stawów w ciągu czterech lat od postawienia diagnozy. Istnieją różne metody zmniejszania obciążenia. Koncepcja tej metody polega na zmniejszeniu sił działających na staw biodrowy. Leczenie to (interwencyjne) ma różne formy, takie jak laska, kula, chodzik lub dwie kule.
Większość badań wykazała jednak, że leczenie nieoperacyjne daje słabe wyniki. Jedynym stanem, dla którego chronione noszenie ciężarów może być skuteczne, jest zmiana typu A.
Leczenie farmakologiczne
Leki rozszerzające naczynia krwionośne, np. iloprost (PGI2), są stosowane w celu zmniejszenia ciśnienia śródkostnego, a tym samym zwiększenia przepływu krwi.
Statyny działają w celu zmniejszenia różnicowania się komórek macierzystych w komórki tłuszczowe, poprzez zmniejszenie ciśnienia śródkostnego dla lepszej perfuzji.
Leki przeciwzakrzepowe, np.enoksaparyna są stosowane w celu zapobiegania progresji osteonekrozy z powodu nadkrzepliwości i zdarzeń zakrzepowo-zatorowych.
Bisfosfoniany, takie jak alendronian, zapobiegają działaniu osteoklastów, zmniejszając w ten sposób resorpcję kości.
Leki przeciwbólowe, takie jak NLPZ i opioidy, służą do modulacji bólu. Mimo że wewnątrzstawowe zastrzyki steroidowe są szybko działającymi środkami przeciwbólowymi, są one zwykle krótkotrwałe, a ich stosowanie może spowodować znaczne pogorszenie martwicy awaskularnej.
Terapia fizyczna
Zobacz stronę martwicy awaskularnej
Doświadczalnie wykazano, że stymulacja elektryczna zwiększa osteogenezę i neowaskularyzację, jak również zmienia obrót kostny.
Można opisać trzy różne metody:
- Nieinwazyjna stymulacja pulsacyjnym polem elektromagnetycznym
- Bezpośrednia stymulacja prądem obszaru martwicy poprzez wprowadzenie elektrody w czasie dekompresji rdzenia
- Nieinwazyjna stymulacja prądem stałym poprzez sprzężenie pojemnościowe po dekompresji rdzenia
Stymulacja elektryczna pozostaje eksperymentalna w leczeniu martwicy awaskularnej głowy kości udowej. Potrzebne są dodatkowe badania w celu określenia optymalnej dawki, zastosowania i czasu leczenia.
Leczenie operacyjne
Istnieje kilka możliwych sposobów leczenia martwicy awaskularnej stawu biodrowego: dekompresja rdzenia, dekompresja rdzenia ze stymulacją elektryczną, osteotomia, przeszczepy kostne nie unaczynione i przeszczepy unaczynione. Interwencje mające na celu zachowanie stawu to dekompresja rdzenia, osteotomia, przeszczepy kostne i zastosowanie terapii komórkowych; natomiast interwencje rekonstrukcyjne to artroplastyka.
Zalecenia dotyczące leczenia



Wszystkie tabele pochodzą z: MA Mont, LC Jones and DS Hungerford, Non-traumatic avascular necrosis of the femoral head: ten years later, J Bone Joint Surg Am. 2006;88:1117-1132
- 1.0 1.1 1.2 1.3 1.4 1.5 Mont MA, Hungerford DS. Non-traumatic avascular necrosis of the femoral head. J Bone Joint Surg Am. 1995; 77:459-474
- Baig SA, Baig MN. Osteonecrosis of the Femoral Head: Etiology, Investigations, and Management. Cureus. 2018;10(8):e3171.
- Adesina O, Brunson A, Keegan THM, Wun T. Osteonecrosis of the femoral head in sickle cell disease: prevalence, comorbidities, and surgical outcomes in California. Blood Adv. 2017;1(16):1287-1295.
- Xie XH, Wang XL, Yang HL, Zhao DW, Qin L. Steroid-associated osteonecrosis: Epidemiology, pathophysiology, animal model, prevention, and potential treatments (an overview). J Orthop Translat. 2015 Apr;3(2):58-70.
- Jaffré C, Rochefort GY. Alcohol-induced osteonecrosis–dose and duration effects. Int J Exp Pathol. 2012;93(1):78-9
- 6.0 6.1 6.2 6.3 6.4 6.5 Mont MA, Jones LC, Hungerford DS. Non-traumatic avascular necrosis of the femoral head: ten years later. J Bone Joint Surg Am. 2006;88:1117-1132
- Hsu H, Nallamothu SV. StatPearls. StatPearls Publishing; Treasure Island (FL), 2020. Osteonekroza stawu biodrowego. Available from:https://www.ncbi.nlm.nih.gov/books/NBK499954/ (Accessed 25 July 2020)
- Claben T, Becker A, Landgraeber S, Haversath M, Li X, Zilkens C, et al. Long-term Clinical Results after Iloprost Treatment for Bone Marrow Edema and Avascular Necrosis. Orthop Rev (Pavia). 2016;8(1):6150.
- Pritchett JW. Terapia statynami zmniejsza ryzyko osteonekrozy u pacjentów otrzymujących steroidy. Clin. Orthop. Relat. Res. 2001;(386):173-8.
- Lai KA, Shen WJ, Yang CY, Shao CJ, Hsu JT, Lin RM. The use of alendronate to prevent early collapse of the femoral head in patients with nontraumatic osteonecrosis. A randomized clinical study. J Bone Joint Surg Am. 2005;87(10):2155-9.
- Agarwala S, Shah S, Joshi VR. The use of alendronate in the treatment of avascular necrosis of the femoral head: follow-up to eight years. J Bone Joint Surg Br. 2009;91(8):1013-8.
- 12.0 12.1 Immonen I, Friberg K, Grönhagen-Riska C, von Willebrand E, Fyhrquist F. Angiotensin-converting enzyme in sarcoid and chalazion granulomas of the conjunctiva. Acta Ophthalmol (Copenh). 1986;64(5):519-21.
.