Przypadek
67-letni mężczyzna z nadciśnieniem tętniczym w wywiadzie zgłasza się z obrzękiem prawej kończyny dolnej. W badaniu ultrasonograficznym stwierdzono DVT i rozpoczęto podawanie heparyny drobnocząsteczkowej i warfaryny. Dwa dni później wystąpiły u niego niewyraźna mowa i osłabienie prawej strony ciała. Tomografia komputerowa głowy ujawnia krwotok wewnątrzczaszkowy. Kiedy należy zastosować filtr do żyły głównej dolnej (IVC) w leczeniu DVT?
Przegląd
Oszacowano, że każdego roku u 350 000 do 600 000 Amerykanów dochodzi do rozwoju VTE.1 Pacjenci z DVT są w grupie wysokiego ryzyka rozwoju zatorowości płucnej (PE). W wieloośrodkowym badaniu u prawie 40% pacjentów przyjętych do szpitala z DVT stwierdzono zatorowość płucną w badaniu perfuzji wentylacyjnej.2 Leczenie DVT ma na celu zapobieganie poszerzaniu się DVT i zatorowości.3 American College of Chest Physicians (ACCP) zaleca antykoagulację jako podstawową metodę leczenia DVT (stopień 1A).4 Jednak w przypadku przeciwwskazań do stosowania antykoagulacji można rozważyć zastosowanie filtrów IVC.
W 1868 r. Trousseau stworzył model koncepcyjny chirurgicznego przerwania IVC w celu zapobiegania zatorowości płucnej. Jednak dopiero w 1959 roku Bottini pomyślnie przeprowadził operację przerwania IVC.5 W 1967 roku wprowadzono filtr Mobin-Uddin jako pierwszy mechaniczny filtr IVC.6 Filtry IVC mechanicznie wychwytują DVT, zapobiegając przedostawaniu się zatorów do naczyń płucnych.7
Wśród filtrów IVC wyróżnia się dwie klasy: filtry stałe i filtry usuwalne. Filtry usuwalne obejmują zarówno filtry tymczasowe, jak i filtry zwrotne. Filtry tymczasowe są mocowane do cewnika wychodzącego przez skórę i dlatego muszą być usuwane ze względu na ryzyko zakażenia i embolizacji.7 Filtry usuwalne są podobne w konstrukcji do filtrów stałych, ale są przeznaczone do usuwania. Należy jednak zachować ostrożność, ponieważ hiperplazja neointimy może uniemożliwić ich usunięcie lub spowodować uszkodzenie ściany naczynia podczas usuwania.8
Filtry IVC są wprowadzane do żyły głównej przezskórnie przez drogę udową lub szyjną pod kontrolą fluoroskopii lub ultrasonografii (patrz Rycina 1, str. 16). Filtry są zwykle umieszczane podnerkowo, chyba że istnieje wskazanie do zastosowania filtra nadnerkowego (np. zakrzepica żył nerkowych lub skrzeplina w IVC rozciągająca się powyżej żył nerkowych).7 Całkowita zakrzepica IVC jest bezwzględnym przeciwwskazaniem do założenia filtra IVC, a przeciwwskazania względne obejmują istotną koagulopatię i bakteriemię.9
Częstość występowania powikłań związanych z założeniem filtra IVC wynosi od 4% do 11%. Do powikłań należą:
- Zakrzepica w miejscu wkłucia;
- Zakrzepica żyły głównej dolnej;
- Powtórna DVT w zespole postflebitalnym;
- Migracja filtra;
- Erozja filtra przez ścianę naczynia; oraz
- Drożność żyły głównej.10
Przegląd bazy danych National Hospital Discharge Survey pod kątem trendów w stosowaniu filtrów IVC w Stanach Zjednoczonych wykazał gwałtowny wzrost stosowania filtrów IVC w latach 1979-1999 do 49 000 pacjentów z 2000 pacjentów z założonymi filtrami IVC. Wskazania do stosowania filtrów IVC są tak różne, że konieczne jest przeprowadzenie dobrze zaprojektowanych badań i opracowanie wytycznych dotyczących właściwego ich stosowania.11
 MEDICAL-ON-LINE/ALAMY
MEDICAL-ON-LINE/ALAMY
Zakrzepica żył głębokich (DVT) w łydce u pacjenta.
Dowody
Wytyczne ACCP z 2008 roku dotyczące postępowania w VTE stosują system klasyfikacji, który klasyfikuje zalecenia jako stopień 1 (silne) lub stopień 2 (słabe), a jakość dowodów klasyfikuje jako A (wysoka), B (umiarkowana) lub C (niska).12 Zalecanym przez wytyczne ACCP leczeniem pierwszego rzutu w przypadku potwierdzonej DVT jest antykoagulacja za pomocą podskórnej heparyny drobnocząsteczkowej, dożylnej heparyny niefrakcjonowanej, monitorowanej heparyny podskórnej, podskórnej heparyny niefrakcjonowanej w stałej dawce lub podskórnego fondaparynuksu (wszystkie zalecenia stopnia 1A). ACCP odradza rutynowe stosowanie filtra IVC jako dodatku do leków przeciwzakrzepowych (stopień 1A). Jednak u pacjentów z ostrą proksymalną DVT, jeśli leczenie przeciwkrzepliwe nie jest możliwe ze względu na ryzyko krwawienia, zaleca się założenie filtra IVC (stopień 1C). Jeśli pacjent wymaga założenia filtra IVC w leczeniu ostrej DVT jako alternatywy dla antykoagulacji, zaleca się rozpoczęcie leczenia przeciwkrzepliwego po ustąpieniu ryzyka krwawienia (Stopień 1C).4
 kliknij aby powiększyć
kliknij aby powiększyć
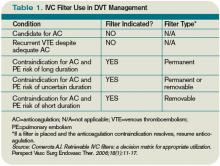
Powyższe rysunki przedstawiają drogę zatorów z kończyn dolnych do płuc (po lewej); umiejscowienie filtra Greenfielda w stosunku do serca i płuc (po prawej); oraz zarodki uwięzione w filtrze Greenfielda.
Wytyczne ACCP z 2008 roku dotyczące stosowania filtra IVC mają kilka istotnych zmian w stosunku do wersji z 2004 roku. Po pierwsze, zalecenie zakładania filtra IVC u pacjentów z przeciwwskazaniami do antykoagulacji zostało wzmocnione z stopnia 2C do stopnia 1C. Po drugie, w wytycznych z 2008 roku pominięto wczesne zalecenie stosowania filtra IVC w przypadku nawracającej VTE, mimo odpowiedniej antykoagulacji (stopień 2C).13
Tylko w jednym badaniu z randomizacją oceniano skuteczność filtrów IVC. Wszystkie pozostałe badania dotyczące filtrów IVC to retrospektywne lub prospektywne serie przypadków.
W badaniu PREPIC randomizowano 400 pacjentów z proksymalną DVT uznanych za obarczonych dużym ryzykiem ZP do otrzymania filtra IVC lub jego braku. Dodatkowo pacjenci byli randomizowani do otrzymywania enoksaparyny lub heparyny niefrakcjonowanej jako pomostu do terapii warfaryną, która była kontynuowana przez co najmniej trzy miesiące. Pierwszorzędowymi punktami końcowymi były: nawrót DVT, PE, poważne krwawienie lub zgon. Pacjentów obserwowano w 12. dniu, po 2 latach, a następnie co roku do 8 lat od randomizacji.14 W 12. dniu w grupie, która otrzymała filtry, wystąpiło mniej ZP (OR 0,22, 95% CI, 0,05-0,90). Jednak w drugim roku nie było istotnej różnicy w rozwoju ZP w grupie otrzymującej filtry w porównaniu z grupą bez filtrów (OR 0,50, 95% CI, 0,19-1,33).
 kliknij, aby powiększyć
kliknij, aby powiększyć
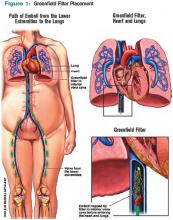
Niniejsze rysunki przedstawiają drogę zatorów z kończyn dolnych do płuc (po lewej); umieszczenie filtra Greenfielda w stosunku do serca i płuc (po prawej); oraz zarodki uwięzione w filtrze Greenfielda.
Dodatkowo, w roku 2, grupa stosująca filtr była bardziej narażona na wystąpienie nawracającej DVT (OR 1,87, 95% CI, 1,10-3,20). W ósmym roku odnotowano znaczące zmniejszenie liczby ZP w grupie z filtrem w porównaniu z grupą bez filtra (6,2% vs.15,1%, P=0,008). Jednak w ósmym roku obserwacji stosowanie filtra IVC wiązało się z częstszym występowaniem DVT (35,7% vs. 27,5%, P=0,042). Nie stwierdzono różnicy w śmiertelności między obiema grupami.
Podsumowując, stosowanie filtrów dożylnych wiązało się ze zmniejszeniem częstości występowania ZP w ciągu 8 lat, co było równoważone większą częstością nawrotów DVT i brakiem korzyści w zakresie śmiertelności ogólnej.14,15 Co ważne, wskazania do stosowania filtrów IVC w tym badaniu różnią się od aktualnych wytycznych ACCP; wszyscy pacjenci otrzymywali równoczesną antykoagulację przez co najmniej trzy miesiące, co może nie być możliwe u pacjentów, u których ACCP zaleca stosowanie filtrów IVC.
Nie ma randomizowanych badań porównujących skuteczność stałych filtrów IVC i filtrów zwrotnych w zapobieganiu ZP. W retrospektywnym badaniu porównującym skuteczność kliniczną obu typów filtrów nie stwierdzono różnicy w częstości występowania objawowej PE (filtr stały 4% vs. filtr odzyskiwalny 4,7%, P=0,67) lub DVT (11,3% vs. 12,6%, P=0,59). Ponadto częstość objawowej zakrzepicy wewnątrznaczyniowej była podobna (1,1% vs. 0,5%, p=0,39).16 W pracy, w której dokonano przeglądu skuteczności filtrów dożylnych, stwierdzono, że stałe filtry wiązały się z częstością występowania PE wynoszącą 0%-6,2% w porównaniu z częstością występowania PE wynoszącą 0%-1,9% w przypadku filtrów zwrotnych.7 Należy zauważyć, że badania te nie były randomizowanymi badaniami kontrolowanymi, a raczej seriami przypadków, a wskazania do stosowania filtrów IVC niekoniecznie odpowiadały zaleceniom ACCP.
Z uwagi na długoterminowe powikłania związane ze stosowaniem stałych filtrów IVC sugeruje się, aby u pacjentów z czasowymi przeciwwskazaniami do antykoagulacji stosować filtr IVC, który można wycofać.17 Comerata i wsp. stworzyli kliniczne narzędzie do podejmowania decyzji dotyczących wyboru rodzaju filtra. Jeśli czas trwania przeciwwskazań do antykoagulacji jest krótki lub niepewny, zaleca się stosowanie filtra zwrotnego.18 W tabeli 1 (s. 15) przedstawiono zalecenia dotyczące zakładania filtra IVC.
 kliknij, aby powiększyć
kliknij, aby powiększyć
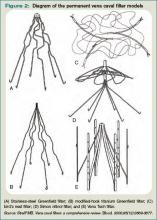
(A) filtr Greenfielda ze stali nierdzewnej; (B) filtr Greenfielda z tytanu o zmodyfikowanym haku; (C) filtr ptasiego gniazda; (D) filtr Simon nitinol; i (E) filtr Vena Tech.
Nie ma randomizowanych, kontrolowanych badań, które wskazywałyby na stosowanie równoczesnej antykoagulacji po założeniu filtra, chociaż interwencja ta może być korzystna w zapobieganiu propagacji DVT, nawrotom lub zakrzepicy filtra IVC.5 Metaanaliza 14 badań oceniających częstość występowania VTE po założeniu filtra IVC wykazała nieistotny statystycznie trend w kierunku mniejszej liczby zdarzeń VTE u pacjentów z filtrem IVC i jednoczesną antykoagulacją w porównaniu z tymi, którzy mieli wyłącznie filtr IVC (OR 0,64, 95% CI, 0,35-1,2). Czas trwania i stopień antykoagulacji nie był podawany we wszystkich badaniach w metaanalizie, co ograniczyło analizę.19
Oprócz wytycznych ACCP zaproponowano inne wskazania do stosowania filtra IVC, w tym nawracającą VTE mimo antykoagulacji, przewlekłą nawracającą zatorowość płucną z nadciśnieniem płucnym, rozległą, swobodnie pływającą skrzeplinę iliofemalną oraz trombolizę skrzepliny ilio-kawalnej.20 Wytyczne ACCP nie odnoszą się konkretnie do tych indywidualnych wskazań, a w chwili obecnej nie ma randomizowanych badań kontrolowanych, które pozwoliłyby na zastosowanie filtra IVC w tych przypadkach.
Powrót do przypadku
Nasza pacjentka rozwinęła istotne powikłania w wyniku antykoagulacji. Aktualne wytyczne ACCP zalecają stosowanie filtra IVC, jeśli leczenie przeciwzakrzepowe jest przeciwwskazane (Stopień 1C). Antykoagulacja została przerwana i założono filtr IVC z możliwością ponownego użycia. Gdy u pacjenta nie ma już przeciwwskazań do antykoagulacji, ACCP zaleca ponowne rozpoczęcie konwencjonalnego kursu antykoagulacji. W związku z tym, gdy pacjent będzie tolerował antykoagulację, rozważone zostanie usunięcie filtra z możliwością ponownego założenia.
Podsumowanie
Zastosowanie filtra IVC należy rozważyć u pacjentów z DVT, u których istnieją przeciwwskazania do antykoagulacji. Inne wskazania do zastosowania filtra IVC nie znajdują potwierdzenia w aktualnym piśmiennictwie. TH
Dr Bhogal i Eid są hospitalizowanymi stypendystami i instruktorami w Johns Hopkins Bayview Medical Center w Baltimore. Dr Kantsiper jest hospitalistą i asystentem profesora w Bayview Medical Center.
- Wezwanie do działania skierowane przez Surgeona Generalnego w celu zapobiegania zakrzepicy żył głębokich i zatorowości płucnej. U.S. Department of Health & Human Services Web site. Dostępne pod adresem: www.surgeongeneral.gov/topics/deepvein/. Accessed Jan. 25, 2010.
- Moser KM, Fedullo PR, LitteJohn JK, Crawford R. Frequent asymptomatic pulmonary embolism in patients with deep venous thrombosis. JAMA. 1994;271(3):223-225.
- Bates SM, Ginsberg JS. Treatment of deep vein thrombosis. N Engl J Med. 2004;351:268-277.
- Kearon C, Kahn SR, Agnelli G, Goldhaber S, Raskob GE, Comerota AJ, American College of Chest Physicians. Antithrombotic therapy for venous theomboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest. 2008;133(6 Suppl):454S-545S.
- Becker DM, Philbrick JT, Selby JB. Inferior vena cava filters. Indications, safety, effectiveness. Arch Intern Med. 1992;152(10):1985-1994.
- Streiff MB. Vena caval filters: a comprehensive review. Blood. 2000;95(12):3669-3677.
- Chung J, Owen RJ. Using inferior vena cava filters to prevent pulmonary embolism. Can Fam Physician. 2008;54(1):49-55.
- Ku GH. Billett HH. Długie życie, krótkie wskazania. The case for removable inferior cava filters. Thromb Haemost. 2005;93(1):17-22.
- Stavropoulos WS. Inferior vena cava filters. Tech Vasc Interv Radiol. 2004;7(2):91-95.
- Crowther MA. Inferior vena cava filters in the management of venous thromboembolism. Am J Med. 2007;120(10 Suppl 2):S13-S17.
- Stein PD, Kayali F, Olson RE. Twenty-one-year trends in the use of inferior vena cava filters. Arch Intern Med. 2004;164(14):1541-1545.
- Guyatt G, Gutterman D, Baumann MH, et al. Grading strength of recommendations and quality of evidence in clinical guidelines: report from an American College of Chest Physicians task force. Chest. 2006;129(1):174-181.
- Büller HR, Agnelli G, Hull RD, Hyers TM, Prins MH, Raskob GE. Antithrombotic therapy for venous thromboembolic disease: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. 2004;126(3 Suppl):401S-428S.
- Decousus H, Leizorovicz A, Parent F, et al. A clinical trial of vena caval filters in the prevention of pulmonary embolism in patients with proximal deep-vein thrombosis. Prévention du Risque d’Embolie Pulmonaire par Interruption Cave Study Group. N Engl J Med. 1998;338(7):409-415.
- Decousus H, Barral F, Buchmuller-Cordier A, et al. Participating centers eight-year follow-up of patients with permanent vena cava filters in the prevention of pulmonary embolism: the PREPIC randomization croup. Circulation. 2005;112:416-422.
- Kim HS, Young MJ, Narayan AK, Liddell RP, Streiff MB. A comparison of clinical outcomes with retrievable and permanent inferior vena cava filters. J Vasc Interv Radiol. 2008:19(3):393-399.
- Houman Fekrazad M, Lopes RD, Stashenko GJ, Alexander JH, Garcia D. Treatment of venous thromboembolism: guidelines translated for the clinician. J Thromb Thrombolysis. 2009; 28(3):270-275.
- Comerota AJ. Retrievable IVC filters: a decision matrix for appropriate utilization. Perspect Vasc Surg Endovasc Ther. 2006;18(1):11-17.
- Ray CE Jr, Prochazka A. The need for anticoagulation following inferior vena cava filter placement: systematic review. Cardiovasc Intervent Radiol. 2008; 31(2):316-324.
- Hajduk B, Tomkowski WZ, Malek G, Davidson BL. Vena cava filter occlusion and venous thromboembolism risk in persistently anticoagulated patients: A prospective, observational cohort study. Chest. 2009.
.