Duizenden jaren geleden, toen niemand veilig was voor hongersnood, gevaarlijke wilde dieren of ziekten, kregen enkele van onze vroege voorouders een lumineus idee: laten we ons verenigen! Door gemeenschappen te vormen van mensen met verschillende talenten en vaardigheden, groeide de overlevingskans van individuen enorm. Er is kracht in aantallen, maar laten we onszelf niet te hard op de borst kloppen – we zijn niet de enigen die op dit idee zijn gekomen. Mieren en bijen doen het ook. Microben ook – zij groeperen zich in gemeenschappen die biofilms worden genoemd.
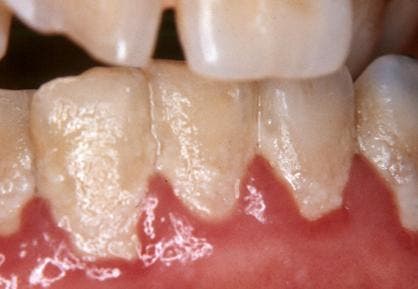
De micro-organismen die biofilms vormen zijn onder meer bacteriën, schimmels en protisten. De meest bekende biofilm is misschien wel tandplak – dat kleverige, kleurloze laagje bacteriën en suikers dat zich voortdurend op onze tanden vormt. Dat slijm op het oppervlak van water, vooral vijvers, is ook biofilm.
Volgens dit artikel wordt een bacteriële biofilm gedefinieerd als “een gestructureerde gemeenschap van bacteriële cellen die zijn ingesloten in een zelfgeproduceerde polymere matrix en zich hechten aan een inert of levend oppervlak”. In gewoon Nederlands betekent dit dat bacteriën zich soms samenvoegen, zich vastklampen aan vrijwel elk oppervlak en een beschermende matrix rond de groep vormen. Inderdaad, we hebben biofilms bijna overal gevonden; op mineralen, metalen, binnenin onze darmen enz. In feite bestaan biofilms al minstens 3,3 miljard jaar. Het is echter in natte en vochtige omgevingen dat je de meeste biofilms zult aantreffen. Ze houden van nattigheid.
Een groot aantal ziekteverwekkers zijn gegroepeerd als biofilms. Net als mensen hebben ze geleerd dat deze configuratie hun overlevingskans vergroot, omdat ze beter in staat zijn de cellen van ons immuunsysteem te bestrijden die erop uit zijn hen te vernietigen.
Hoe biofilms zich vormen

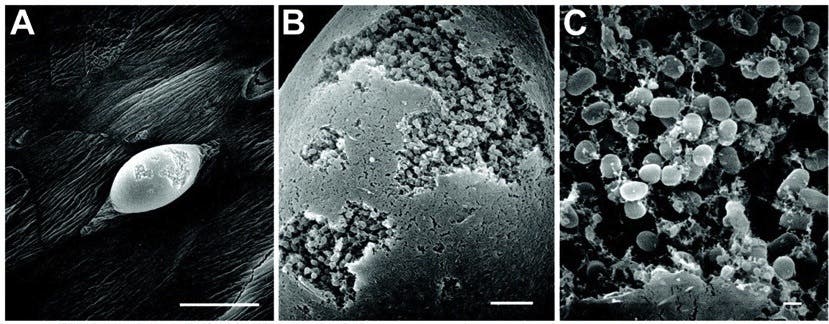
De slijmerige films beginnen zich te vormen wanneer aanvankelijk vrij zwevende bacteriën zich hechten aan oppervlakken in een waterige omgeving en beginnen met het ‘leggen van hun wortels’. Om kleverig te blijven scheiden de bacteriën een lijmachtige substantie uit die hen doeltreffend verankert aan allerlei materialen, van plastic tot aarde en medische implantaten zoals pacemakers. Deze lijm staat bekend als een extracellulaire polymere substantie (EPS) en bestaat uit suikers, eiwitten en kernzuren zoals DNA.
In de loop van de tijd worden laag na laag EPS toegevoegd. Na een periode van groei ontstaat een complexe 3D-structuur die aan de binnenkant vol zit met waterkanalen die de uitwisseling van voedingsstoffen en afvalstoffen vergemakkelijken.
Een fascinerend aspect van biofilmvorming heeft te maken met de manier waarop de bacteriën met elkaar communiceren. Ziekteverwekkers kunnen elkaar via quorum sensing instrueren waar ze zich moeten opstellen. Dit verschijnsel stelt een eencellige bacterie in staat aan te voelen hoeveel andere bacteriën zich in zijn onmiddellijke nabijheid bevinden. Als de bacterie merkt dat er een dichte populatie om hem heen is, zal hij geneigd zijn zich bij hen aan te sluiten. Denk eraan, kracht in aantallen.
“Ziekteveroorzakende bacteriën praten met elkaar met een chemische woordenschat,” zegt Doug Hibbins van de Princeton-universiteit.
“Het vormen van een biofilm is een van de cruciale stappen in de progressie van cholera,” zegt Dr. Bonnie Bassler, een microbioloog die ook aan Princeton verbonden is. “Ze bedekken zich met een soort smurrie die een schild vormt tegen antibiotica, waardoor ze snel kunnen groeien. Als ze merken dat er genoeg zijn, proberen ze het lichaam te verlaten.”
Soms kunnen klompjes biofilm zich losmaken van de hoofdmassa en zich op een nieuw oppervlak vestigen. Deze nieuwe pioniers zullen hun slijmerige film blijven uitbreiden tot ze een nieuwe, grotere kolonie vormen.
Hoe groot kan een biofilm worden
De meeste biofilms zijn erg dun – slechts een paar cellagen dik. Dat is te dun om met het blote oog te zien. Uw aanrecht heeft vrijwel zeker een biofilmlaag. Je kunt het alleen niet zien. Sommige biofilms kunnen echter vele centimeters dik worden en zijn duidelijk waarneembaar. Deze dikke slijmzwammen groeien als algen op rotsen in een beekbed.
De dikte van biofilms hangt af van verschillende omgevingsfactoren. Sommige organismen kunnen grote hoeveelheden EPS produceren en groeien daardoor een dikkere biofilm. De stroming van het water is ook een belangrijke factor of, om precies te zijn, de schuifspanning. Als een biofilm zich vormt in een beek met een hoge waterstroming, zal hij vrij dun zijn. Biofilms die gevormd worden in langzaam stromend water, zoals een vijver, kunnen vrij dik worden.
Waarom biofilms zich vormen
Zoals gezegd vormen bacteriën een groep omdat ze als gemeenschap hun overlevingskansen vergroten, maar met welke bedreigingen hebben ze te maken en hoe beschermt het leven in een slijmvorm hen? Enkele stressfactoren waarmee bacteriën te maken krijgen, zijn een tekort aan water, een hoge of lage pH, of de aanwezigheid van ‘giftige’ stoffen, zoals antibiotica of antimicrobiële stoffen.
De EPS-lagen fungeren als de eerste verdedigingslinie tegen deze bedreigingen. Het kan uitdroging voorkomen of de bacteriën afschermen tegen UV-licht. Wanneer ze in contact komen met het EPS, worden antimicrobiële stoffen, bleekmiddel of zelfs metalen gebonden en geneutraliseerd door het kleverige EPS.
Antibiotica kunnen een biofilm zeker vernietigen, maar niet altijd omdat biofilms een andere verdedigingslinie gebruiken. Zo kunnen antibiotica weliswaar doordringen in de EPS-laag, maar zij kunnen slapende bacteriën tegenkomen. Omdat deze bacteriën geen cellulaire activiteit hebben, kunnen de antibiotica hun werk niet doen omdat er niets te verstoren valt.
Een andere verdedigingslinie tegen antibiotica zijn de ‘persisters’ of speciale bacteriën die zich niet delen. Deze bacteriën produceren stoffen die de doelwitten van veel antibiotica blokkeren, zo blijkt uit een artikel uit 2010. Vergeleken met vrij zwevende bacteriën kunnen bacteriën die in een biofilm groeien tot 1.500 keer resistenter zijn tegen antibiotica
Eindelijk betekent het leven binnen een gemeenschap, die vaak uit verschillende bacteriesoorten bestaat, dat de leden ervan de vruchten kunnen plukken van een netwerk met meerdere vaardigheden. Sommige biofilms bestaan bijvoorbeeld uit zowel autotrofe als heterotrofe micro-organismen. De autotrofen produceren hun eigen voedsel met behulp van fotosynthese en beschikbaar organisch materiaal, terwijl de heterotrofen hun eigen voedsel niet maken en externe bronnen van koolstof nodig hebben. In deze biofilms zullen de micro-organismen zich dus vaak kruisen. Het is een soort arbeidsverdeling.
Biofilms, mensen en ziekte
Biofilms lijken zich te kunnen vormen en vast te klampen aan vrijwel elk extern oppervlak, zolang het maar nat is. Dit roept natuurlijk de vraag op: betekent dit dat ze zich ook binnen het menselijk lichaam kunnen vormen? Het is in ieder geval nat genoeg en inderdaad, het antwoord is “ja”. Volgens het National Institutes of Health wordt meer dan 65% van alle microbiële infecties veroorzaakt door biofilms. Dat lijkt misschien veel, maar je moet bedenken dat de overgrote meerderheid van de infecties gewoon zijn, zoals urineweginfecties, katheterinfecties, gewone tandplakvorming en ga zo maar door.
Biofilms kunnen echter betrokken zijn bij een reeks ziekten en medische problemen. Een voorbeeld zijn nierstenen die door biofilms worden veroorzaakt. Zo’n 15 tot 20 procent van de nierstenen wordt gevormd als gevolg van urineweginfecties, die ontstaan door de wisselwerking tussen infecterende bacteriën en minerale stoffen uit de urine.
Dan is er nog endocarditis, een ziekte waarbij de binnenste lagen van het hart ontstoken raken. Endocarditis lijkt te worden veroorzaakt door een complexe biofilm van bacteriële en gastheercomponenten die zich op een hartklep bevindt. Dit type biofilm staat bekend als een vegetatie. De vegetatie kan de klepfunctie verstoren, een bijna voortdurende infectie van de bloedbaan veroorzaken en de bloedcirculatie blokkeren door een proces dat embolisatie wordt genoemd.
Pathogene biofilms teisteren ook prothesen en diverse medische implantaten zoals kunstgewrichten en hartkleppen of pacemakers. Dit kwam voor het eerst onder de aandacht van de medische gemeenschap in de jaren tachtig, toen bacteriële biofilms werden aangetroffen op intraveneuze katheters en pacemakers.
“Als mensen denken aan infectie, denken ze misschien aan koorts of pus dat uit een wond komt,” legt Dr. Patel van de Mayo Kliniek uit. Patel van de Mayo Kliniek. “Dit is echter niet het geval bij een prothesegewrichtsinfectie. Patiënten zullen vaak pijn ervaren, maar geen andere symptomen die gewoonlijk met een infectie worden geassocieerd. Wat er vaak gebeurt, is dat de bacteriën die infectie veroorzaken op prothesegewrichten dezelfde zijn als bacteriën die onschadelijk leven op onze huid. Op een prothesegewricht kunnen ze echter blijven plakken, groeien en op lange termijn problemen veroorzaken. Zonder de prothese zouden veel van deze bacteriën het gewricht niet infecteren.”
Biofilms zijn tot voor kort weinig bestudeerd, maar er zijn aanwijzingen dat ze betrokken zijn bij veel menselijke ziekten, waaronder slopende chronische infecties. Volgens Dr. Trevor Marshall, een biomedisch onderzoeker aan de Murdoch University in Australië, kunnen sommige grote microbiota van chronische biofilmachtige L-vormige bacteriën het immuunsysteem ontwijken omdat zij lang geleden het vermogen hebben ontwikkeld om zich in macrofagen op te houden. Ironisch genoeg zijn dit juist de witte bloedcellen van het immuunsysteem die geacht worden de binnendringende ziekteverwekkers te doden. Marshall zegt ook dat biofilm infecties met groot gemak optreden in immuungecompromitteerde gastheren.
Targeting biofilm infecties
Onderzoek van de afgelopen drie decennia suggereert dat biofilms ofwel extreem moeilijk of onmogelijk uit te roeien zijn uit het menselijk lichaam. Zeker is dat het toedienen van antibiotica op een standaardmanier (hoge dosis, constant) niet werkt.
Nadat hoge doses antibiotica zijn toegediend, kan het lijken of de biofilminfectie is verdwenen. De biofilm komt echter weer terug omdat deze niet is vernietigd, maar alleen verzwakt. Het lijkt erop dat antibiotica weliswaar de biofilmmatrix kunnen penetreren en bacteriën doden, maar dat een aantal cellen, “persisters” genaamd, achterblijft. Deze zijn in staat de aanval van antibiotica te overleven en geleidelijk de biofilm weer te laten vormen.
Dr. Kim Lewis van de Tulane University zegt echter dat het mogelijk is sommige biofilms te vernietigen. Zijn behandeling bestaat uit het gebruik van gepulseerde, lage dosis antibiotica om de biofilm af te breken. Onderzoek wijst bijvoorbeeld uit dat deze techniek effectief is in het vernietigen van P. aeruginosa biofilm bacteriën op een manier die niet te onderscheiden is wanneer dezelfde antibiotica concentraties worden toegediend aan enkele planktonische cellen.
Wanneer de lage, gepulseerde dosering van antibiotica wordt toegepast, wordt bij de eerste toepassing het grootste deel van de biofilm cellen uitgeroeid, waarbij de persisters achterblijven. Omdat de antibiotica wordt gestopt, wordt de overleving van de persisters niet bevorderd. Lewis meent dat de cellen hierdoor hun vorm en biochemische eigenschappen verliezen, waardoor zij niet in staat zijn het biofilmvormingsproces opnieuw te starten. Een tweede toepassing van het antibioticum na een bepaalde tijd zou de persistercellen dan volledig moeten elimineren.
De werkzaamheid van deze methode hangt af van de mogelijkheid om de antibioticaconcentratie te manipuleren. Bovendien kunnen niet alle biofilms op deze manier worden afgebroken.
Bruikbare biofilms
Biofilms kunnen ernstige medische aandoeningen veroorzaken en, zoals we hebben gezien, kunnen ze erg moeilijk te verwijderen zijn. Maar er zijn gevallen waarin biofilms nuttig kunnen zijn, voor bioremediëring. Biofilms worden bijvoorbeeld gebruikt bij de behandeling van afvalwater of besmetting met zware metalen of radioactieve stoffen. Een andere praktische toepassing van biofilms is in microbiële brandstofcellen. In dergelijke brandstofcellen breken microben die op het oppervlak van een elektrode leven voedingsstoffen af en dragen ze elektronen over via een circuit, waardoor elektriciteit wordt opgewekt. Microbiële brandstofcellen kunnen zeer nuttig zijn als je op afstand stroom moet opwekken voor sensoren in afvalwater of op stortplaatsen.
Biofilms zijn op dit moment het onderwerp van intensief onderzoek. Biofilms veroorzaken jaarlijks miljarden schade door ziekten, schade aan apparatuur, energieverlies of besmettingen, en daarom is het vinden van manieren om er vanaf te komen een prioriteit. Het weerbaar maken van biofilms is een grote uitdaging en vereist bijdragen van verschillende wetenschappen zoals biochemie, engineering, wiskunde, en microbiologie.