23. Januar 2019, von NCI Staff
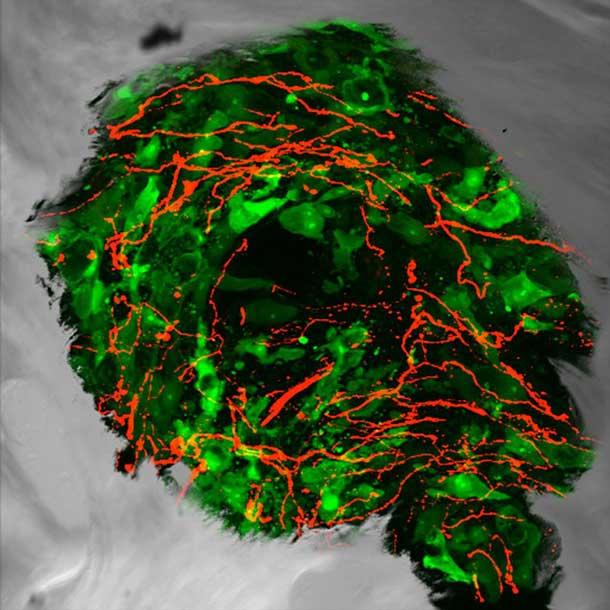
Sensorische Nervenfasern (rot), die in Prostatatumorzellen (grün), die in den Knochen metastasiert haben, einsprossen.
Schmerzen sind ein häufiges und gefürchtetes Symptom bei Menschen, die wegen Krebs behandelt werden, und bei Langzeitüberlebenden. Krebsschmerzen können durch die Krankheit selbst, ihre Behandlungen oder eine Kombination aus beidem verursacht werden. Sie können kurzzeitig oder chronisch sein, und bei manchen Menschen können sie noch lange nach Ende der Behandlung anhalten.
Und immer mehr Menschen leben mit krebsbedingten Schmerzen. Dank verbesserter Therapien leben die Menschen mit fortgeschrittenem Krebs länger, und die Zahl der Langzeitüberlebenden steigt weiter an. Da Krebs bei älteren Menschen häufiger auftritt, steigt zudem die weltweite Prävalenz von Krebs, da die Menschen rund um den Globus immer länger leben.
Die erhöhte Prävalenz von Krebsschmerzen und die Auswirkungen der Opioid-Epidemie auf die Behandlung von Krebsschmerzen – und auf die Behandlung von chronischen Schmerzen im Allgemeinen – haben ein erneutes Interesse an der Entwicklung neuer, nicht süchtig machender Schmerzmedikamente sowie nichtmedikamentöser Ansätze für die Behandlung chronischer Schmerzen geweckt.
Das Verständnis von Krebsschmerzen ist ein anspruchsvolles Problem, und das Universum der Forscher, die in diesem Bereich arbeiten, ist klein, sagte Ann O’Mara, Ph.D., R.N., M.P.H., die kürzlich als Leiterin der Palliativforschung in der Division of Cancer Prevention des NCI in den Ruhestand ging. Dennoch sind Wissenschaftler, die sich mit Krebsschmerzen beschäftigen, vorsichtig optimistisch, dass bessere Behandlungsmöglichkeiten in Sicht sind.
Dank der Entwicklung von Tiermodellen für einige Arten von Krebsschmerzen beginnen Forscher, die zugrunde liegende Biologie besser zu verstehen. Insbesondere identifizieren die Wissenschaftler Moleküle, die Schmerzsignale erzeugen, und gewinnen Einblicke in die Art und Weise, wie das Nervensystem diese Signale von der Schmerzstelle an das Gehirn weiterleitet, wo der Schmerz wahrgenommen wird.
Diese Forschung hat zu zahlreichen laufenden klinischen Studien mit experimentellen Therapien zur Schmerzbekämpfung geführt, darunter auch einige große Studien, die typischerweise für die Zulassung durch die Food and Drug Administration erforderlich sind.
Erkenntnisse über krebsbedingte Knochenschmerzen führen zu neuen Behandlungen
Eine der häufigsten Arten von Krebsschmerzen sind Knochenschmerzen. Krebsbedingte Knochenschmerzen treten auf, wenn metastatische Tumore von Krebserkrankungen, die in anderen Teilen des Körpers beginnen, im Knochenmark wachsen, dem schwammartigen Gewebe in der Mitte der meisten Knochen. Tatsächlich können Knochenschmerzen das erste Symptom mehrerer Krebsarten sein, einschließlich Prostata- und Lungenkrebs, sagte Patrick Mantyh, Ph.D., J.D., von der University of Arizona in Tucson.
Krebsbedingte Knochenschmerzen treten auch bei Menschen mit primären Knochenkrebsen (Tumoren, die im Knochengewebe beginnen) auf, wie z.B. Osteosarkomen, die weitaus seltener sind als Krebsarten, die sich auf die Knochen ausbreiten.
Im Jahr 1999 entwickelte das Labor von Dr. Mantyh das erste Tiermodell, das zu spiegeln scheint, was bei Menschen mit Schmerzen durch Krebs, der sich auf die Knochen ausgebreitet oder metastasiert hat, auftritt. Anhand dieses Mausmodells fand das Team von Dr. Mantyh heraus, dass Tumore im Knochen die Aussprossung von schmerzübertragenden Nervenfasern in der Nähe des Tumors stimulieren.
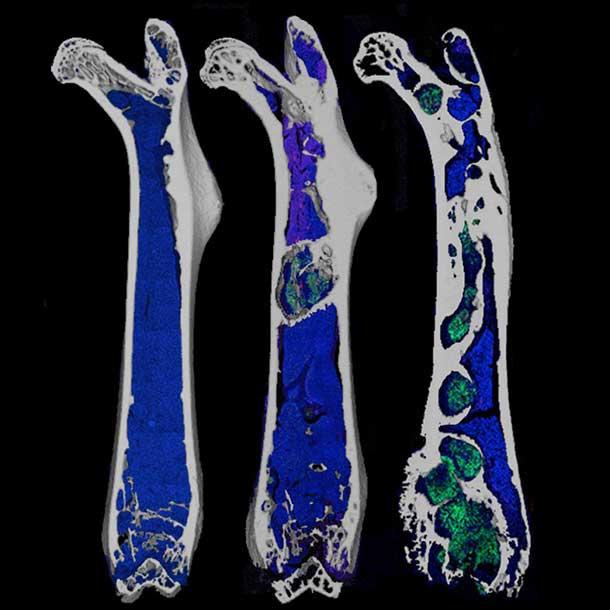
CT-Bilder eines Oberschenkelknochens im frühen (links), mittleren (Mitte) und späten (rechts) Stadium des Wachstums von Prostatatumorzellen (grün) im Knochen.
Sobald sich Tumorzellen im Knochenmark etabliert haben, so Dr. Mantyh, kapern sie die Moleküle, die die am Knochenabbau beteiligten Zellen, die sogenannten Osteoklasten, regulieren. Als Ergebnis „werden die Osteoklasten größer und verdauen dann eifrig Knochen“, erklärte er.
Um den Knochen zu verdauen, schaffen die Osteoklasten eine saure Umgebung, die „fast so ist, als würde man Batteriesäure auf den Knochen gießen“, fuhr Dr. Mantyh fort. Die Ursachen von Knochenkrebs-Schmerzen sind zweifach, sagte er. Erstens, sensorische Neuronen oder Nervenfasern im Knochen „erkennen die saure Umgebung und signalisieren sie als Schmerz“. Zweitens führt eine übermäßige Osteoklastenaktivität zu Mikrofrakturen oder vollständigen Knochenbrüchen, die extreme Schmerzen verursachen können.
Studien mit dem Mausmodell des Labors führten zu Studien am Menschen mit Denosumab (Prolia), dem ersten zugelassenen Medikament zur Behandlung von Knochenschmerzen, die durch metastasierenden Krebs verursacht werden, und mit Bisphosphonaten wie Alendronat (Fosamax), einer weiteren Erstlinientherapie für krebsbedingte Knochenschmerzen. Sowohl Denosumab als auch Bisphosphonate, die ursprünglich zur Behandlung von Osteoporose entwickelt wurden, helfen, die Integrität des Knochens zu erhalten, indem sie die Aktivität der Osteoklasten eindämmen.
Eine mögliche neue Behandlung für Knochenschmerzen aufgrund von metastasiertem Krebs ist ein Antikörper namens Tanezumab, der die Aktivität eines Schmerzsignalmoleküls namens Nervenwachstumsfaktor (NGF) blockiert. Das Team von Dr. Mantyh zeigte bei Mäusen, dass Tanezumab die Nervenausbreitung im Knochen blockiert und die Entwicklung von Krebsschmerzen im Spätstadium reduziert.
Tanezumab wird jetzt in klinischen Studien der Phase 3 für krebsbedingte Knochenschmerzen getestet. Ein verwandter Ansatz zielt darauf ab, die Wirkung von NGF zu blockieren, indem sein Rezeptor, bekannt als TrkA (Tropomyosin-Rezeptor-Kinase A), auf sensorischen Nervenfasern blockiert wird, sagte Dr. Mantyh.
Es gibt auch ein großes Interesse an der Verwendung von Cannabinoiden – Chemikalien, die in Marihuana gefunden werden – um krebsbedingte Knochenschmerzen und einige andere Arten von Krebsschmerzen zu behandeln, sagte Dr. O’Mara, obwohl die Forschung in diesem Bereich bisher auf Studien in Tiermodellen beschränkt ist.
Zum Beispiel ist die Arbeit von Todd Vanderah, Ph.D., von der University of Arizona gezeigt, dass Cannabinoide starke Knochenschmerzen reduzieren können und auch das Krebswachstum unterdrücken und den Knochenverlust in einem Mausmodell von Brustkrebs, der sich auf den Knochen ausgebreitet hat, verringern.
Untersuchung der Ursachen von Mundkrebsschmerzen
Die häufigsten Krebsarten, wie Brust-, Lungen-, Prostata- und Darmkrebs, verursachen selten Schmerzen an der Stelle, an der sie entstehen. Schmerzen im Kopf- und Halsbereich bei Mundhöhlenkrebs zeichnen sich jedoch durch ihre Intensität und Häufigkeit aus. Etwa 70 bis 75 % der Patienten mit Mundhöhlenkrebs leiden unter Schmerzen, so Brian Schmidt, D.D.S., M.D., Ph.D., vom College of Dentistry der New York University.
Dr. Schmidt merkte an, dass Schmerzen bei Mundhöhlenkrebs anhalten, weil die Zunge und der Mundboden (die Bereiche, die am häufigsten von Mundhöhlenkrebs betroffen sind) gestört werden, wenn ein Patient spricht, kaut oder schluckt. Schmerzen entstehen, wenn von einem Tumor produzierte und abgesonderte Substanzen nahe gelegene schmerzempfindliche Neuronen aktivieren, die dann Schmerzsignale an das zentrale Nervensystem weiterleiten – und die Stimulation durch einfaches Sprechen oder Schlucken verschlimmert diesen Effekt.
Um Mundkrebsschmerzen zu untersuchen, sammelt Dr. Schmidt während der Operation tumorproduzierte, schmerzverursachende Substanzen mit einer Technik namens Mikrodialyse. „Das Krebsgewebe degeneriert nach der Operation schnell. Indem wir die Mikroumgebung des Krebses beproben, während der Tumor noch vorhanden ist, erhalten wir ein genaueres Verständnis davon, wie der Tumor Schmerzen verursacht“, so Dr. Schmidt.
In anderen Fällen entnimmt Dr. Schmidt kleine Stücke des Tumors sowie normales Gewebe aus einem angrenzenden Bereich im Mund. Anhand dieser Proben arbeitet sein Laborteam daran, schmerzfördernde Substanzen zu identifizieren, die im Krebsgewebe, nicht aber im normalen Gewebe zu finden sind.
Zu den Hauptverdächtigen für die Verursachung von Mundkrebsschmerzen gehören Proteasen – Enzyme, die Proteine abbauen und Krebserkrankungen bei der Ausbreitung helfen können, indem sie umliegendes Gewebe zerstören. Proteasen können sich auch an ein Rezeptormolekül auf Neuronen klinken und es aktivieren, den sogenannten Protease-aktivierten Rezeptor 2 oder PAR2. Wenn Proteasen PAR2 auf Neuronen aktivieren, kann PAR2 bewirken, dass andere Schmerzrezeptoren auf Neuronen empfindlicher werden, sagte Dr. Schmidt. Infolgedessen kann ein Reiz, der normalerweise nicht schmerzhaft ist, wie z.B. ein Kartoffelchip, der auf die Zunge trifft, äußerst schmerzhaft werden.“
Dr. Schmidt und ein Mitarbeiter, Nigel Bunnett, Ph.D., von der Columbia University, untersuchen eine neue Klasse von Medikamenten, die PAR2 blockieren, um Mundkrebsschmerzen zu behandeln. Darüber hinaus untersucht das Team von Dr. Schmidt verschiedene andere Substanzen, die zu Schmerzen bei Mundhöhlenkrebs beitragen können. Dazu gehören NGF, ein Übeltäter bei krebsbedingten Knochenschmerzen, und Endothelin-1, ein schmerzauslösendes Molekül, das durch sein Vorkommen in Schlangengift bekannt ist.
Schmerzen als Nebenwirkung der Behandlung

Schmerzen können auch aufgrund von Chemotherapie-induzierte periphere Neuropathie (CIPN) entstehen, eine ernste Nebenwirkung vieler Chemotherapeutika. Die periphere Neuropathie entsteht durch die Schädigung von Nerven in den Extremitäten, wie Finger und Zehen, und verursacht Schmerzen, Taubheit und Kribbeln. (Krebsbehandlungen wie Operationen und Bestrahlungen sowie die Krankheit selbst können bei Patienten und Überlebenden ebenfalls eine periphere Neuropathie verursachen.)
CIPN ist der häufigste Grund dafür, dass Patienten ihre Dosis der Chemotherapie reduzieren müssen. Manche brechen die Krebsbehandlung sogar ganz ab, weil die Auswirkungen der CIPN so schwächend und belastend sind. Und es ist nicht nur der schmerzhafte Aspekt der Neuropathie, der problematisch ist.
„Die nicht-schmerzhaften Komponenten haben ebenfalls einen großen Einfluss auf die Funktion und das Wohlbefinden der Patienten“, sagt Patrick Dougherty, Ph.D., von der Abteilung für Schmerzmedizin am MD Anderson Cancer Center der University of Texas.
Eine aktuelle Studie unter der Leitung von Dr. Igor Spigelman von der UCLA School of Dentistry zeigte, dass ein synthetisches Cannabinoid die Symptome der CIPN sowohl bei männlichen als auch bei weiblichen Ratten unterdrückte. Dieses Cannabinoid ist eines aus einer Reihe von synthetischen Cannabinoiden, die Dr. Spigelman und Herbert Seltzman, Ph.D, vom Research Triangle Institute in North Carolina, entwickelt haben, die anscheinend nicht auf das zentrale Nervensystem einwirken und somit die von anderen Cannabinoiden verursachten kognitiven Wirkungen wie Euphorie, Sucht und Funktionsbeeinträchtigung vermeiden.
Nur ein Medikament, Duloxetin (Cymbalta), hat in einer klinischen Phase-3-Studie gezeigt, dass es Schmerzen aufgrund von CIPN bei Menschen reduziert, und dieser Effekt ist sehr bescheiden, sagte Dr. Dougherty.
Wissenschaftler verstehen die Mechanismen, die CIPN zugrunde liegen, noch nicht vollständig, aber eine Kombination aus Tier- und Humanstudien liefert neue Erkenntnisse, fügte Dr. Dougherty hinzu. Die allgemeine Idee sei, dass die Chemotherapie-Medikamente, die CIPN verursachen, dies durch die Belastung von Neuronen tun, was zu Nervenentzündungen und -schäden führt.
Forscher untersuchen Wirkstoffe, die auf die Quelle des Problems abzielen und CIPN umkehren oder idealerweise verhindern könnten, anstatt nur die Symptome zu lindern. Einige dieser Wirkstoffe haben auch bekannte Antitumor-Effekte, was sie besonders attraktiv macht, denn eine der Hauptsorgen bei der Entwicklung von Medikamenten zur Vorbeugung von CIPN ist, dass sie die Behandlung des Krebses beeinträchtigen könnten.
„Einige neue Arten von Wirkstoffen kommen in die klinischen Studien, und im Moment sind die Daten sehr vielversprechend“, sagte Dr. Dougherty. Dougherty sagte.
Medikamente, die die Wirkung von Histon-Deacetylase (HDAC) blockieren und die bereits in klinischen Studien auf ihr Potenzial zur Verstärkung der Wirkung von Chemotherapie getestet werden, sind nur eine von vielen möglichen zielgerichteten Therapien, die für CIPN untersucht werden. Studien in Tiermodellen haben gezeigt, dass bestimmte HDAC-Inhibitoren CIPN verhindern und rückgängig machen können.
Wenn es jedoch um neue Medikamente zur Behandlung oder Vorbeugung von CIPN geht, so Dr. Dougherty, „befinden wir uns noch sehr im Entdeckungsmodus.“
Eine Rolle für nicht-medikamentöse Ansätze
Forscher untersuchen auch nicht-medikamentöse Ansätze zur Linderung von CIPN und anderen chronischen krebsbedingten Schmerzen, erklärte Diane St. Germain, R.N., M.S., die in der Abteilung für Krebsprävention des NCI für die Palliativforschung zuständig ist.
Zum Beispiel gibt es ein großes Interesse an der Verwendung von Akupunktur sowie an verhaltenstherapeutischen Ansätzen wie Yoga, Tai Chi und Achtsamkeitsmeditation zur Schmerzlinderung, sagte Linda Porter, Ph.D, Direktorin des Office of Pain Policy am National Institute of Neurological Disorders and Stroke, und viele dieser Ansätze werden in klinischen Studien getestet.
NIH-Initiative zur Förderung der Forschung an nicht-süchtig machenden Schmerzbehandlungen
Eine Initiative, die die Forschung an neuen, sichereren Behandlungsmöglichkeiten für die Schmerzbehandlung im Allgemeinen beschleunigen soll, ist die NIH-Initiative Helping to End Addiction Long-term (HEAL). Die Verbesserung der Schmerzbehandlung ist eine von zwei Hauptkomponenten von HEAL, die von den NIH ins Leben gerufen wurde, um wissenschaftliche Lösungen für die Opioid-Krise zu finden. Diese Komponente von HEAL wird Forschung finanzieren, um die folgenden Ziele zu erreichen:
- Die biologischen Grundlagen chronischer Schmerzen verstehen
- Die Entdeckung und präklinische Entwicklung von nicht-süchtig machenden Schmerzbehandlungen beschleunigen
- Neue nicht-süchtig machende
- Bestimmen Sie die besten Schmerzbehandlungsstrategien für akute und chronische Schmerzzustände
Verhaltenstherapeutische Interventionen bei Krebsschmerzen werden im Allgemeinen als Ergänzung zu Medikamenten eingesetzt, sagte Tamara Somers, Ph.D., eine klinische Psychologin und Verhaltensforscherin an der Duke University School of Medicine.
Dr. Somers untersucht verhaltenstherapeutische Ansätze zur Schmerzbehandlung wie die kognitive Verhaltenstherapie (CBT), die darauf abzielt, den Patienten Fähigkeiten zur Schmerzbewältigung beizubringen, um ihre Schmerzbewältigungsstrategien zu verbessern und Stress zu verringern, der zu mehr Schmerzen führen kann.
Klinische Studien haben gezeigt, dass verhaltenstherapeutische Interventionen „Schmerzen und Behinderungen bei Krebspatienten verringern können“, so Dr. Somers. „Aber CBT zur Schmerzbehandlung kann den Menschen auch Fähigkeiten zur Schmerzbewältigung vermitteln, so dass sie selbst bei anhaltenden Schmerzen weiterhin das tun können, was sie jeden Tag tun müssen oder wollen.
„Wir wissen, dass diese Fähigkeiten zur Schmerzbewältigung den Menschen helfen, mit ihren Schmerzen umzugehen“, so Dr. Somers weiter. Aber die verhaltenstherapeutische Schmerzbehandlung erfordert in der Regel persönliche Therapiesitzungen in einem medizinischen Zentrum und einen erheblichen Zeitaufwand, und „an vielen Orten gibt es nicht einmal einen Therapeuten, der für diese Interventionen ausgebildet ist“, sagte sie.
Um diese Herausforderungen anzugehen, untersucht Dr. Somers, ob eine kürzere oder geringere „Dosis“ einer verhaltenstherapeutischen Schmerzintervention noch Vorteile bringen kann. In einer laufenden, vom NCI geförderten klinischen Studie untersucht sie die Reaktion von Brustkrebspatientinnen mit mäßigen oder starken Schmerzen auf unterschiedliche Dosen von Schmerzbewältigungstraining. Das Ziel ist es, herauszufinden, „wer welche Dosis einer verhaltenstherapeutischen Krebsschmerz-Intervention benötigt, um zu profitieren, mit dem Endziel, diesen Ansatz für Patienten zugänglicher zu machen“, so Dr. Somers.
Dr. Somers untersucht auch Alternativen zur persönlichen Therapie für Menschen mit chronischen Krebsschmerzen, einschließlich mobiler Gesundheitsinterventionen. Solche Interventionen können Videokonferenzen und elektronische Tablet-Kioske in medizinischen Zentren für Patienten sein, die zu Hause keinen Zugang zur Technologie haben, wie z.B. medizinisch unterversorgte Bevölkerungsgruppen in ländlichen Gebieten.
Eine Herausforderung bei der Verwendung von Verhaltensinterventionen zur Behandlung von Krebsschmerzen, so Dr. O’Mara, „ist, dass es, anders als die Einnahme einer Pille, ein Engagement von Zeit und Mühe seitens des Patienten erfordert.“ Eine Frage ist also, „wie man die Patienten befähigt, sich diesen Ansätzen zu widmen“, die den Schmerz vielleicht nicht beseitigen, aber ihnen helfen, mit ihm zu leben, sagte sie.
Weitere Herausforderungen bei der Erforschung und Behandlung von Schmerzen
Wenn es um die Kontrolle von Schmerzen geht, ist es besser, die Behandlung früh im Verlauf der Krankheit zu beginnen – und idealerweise, bevor der Schmerz überhaupt entsteht, sagte Dr. Mantyh. Aber das kann eine Herausforderung sein, sagte er, weil Onkologen dazu neigen, sich mehr auf die „Behandlung des Tumors zu konzentrieren … und es kann schwer sein, von ihnen die Zustimmung zu bekommen, früh in der Krankheit zu geben, um den Schmerz zu kontrollieren.“
Eine Sorge unter Onkologen, sagte Dr. Dougherty, ist, dass Medikamente zur Verhinderung von Schmerzen mit Krebsbehandlungen interagieren und diese beeinträchtigen könnten. „Sie wollen, dass die Patienten die Therapie zuerst überleben, und ein Mittel, das mit einer Krebstherapie interagieren könnte, hätte einen klaren Nachteil“, sagte er.
Es sei jedoch wichtig, nervenbedingte Schmerzen wie CIPN so schnell wie möglich zu behandeln, denn wenn der Schmerz erst einmal chronisch geworden ist, „beginnt das Nervensystem des Patienten, sich zu verändern und zu versuchen, sich an diesen Zustand anzupassen … jetzt hat man ein neues Problem, das Nervensystem dazu zu bringen, dorthin zurückzukehren, wo es vorher war.“
Ein weiterer erschwerender Faktor ist, dass Männer und Frauen möglicherweise unterschiedliche biologische Reaktionen auf Schmerzen haben, sagte Dr. Dougherty. Sein Labor vergleicht menschliche sensorische Neuronen aus schmerzhaften und nicht-schmerzhaften Bereichen bei Patienten mit CIPN, um die biologischen Grundlagen zu untersuchen. Noch unveröffentlichte Ergebnisse deuten darauf hin, dass es, wie in Tierversuchen angedeutet, Unterschiede zwischen Männern und Frauen“ in der Art und Weise gibt, wie Neuronen auf Chemotherapie-induzierten Stress reagieren, was darauf hindeutet, dass Therapien für CIPN spezifisch auf das Geschlecht eines Patienten zugeschnitten werden müssen, sagte er.
Eines ist klar, da sind sich die Wissenschaftler, die auf diesem Gebiet arbeiten, einig: Das Verständnis von Schmerzen zu verbessern und dieses Wissen zu nutzen, um die Entdeckung und Entwicklung neuer Behandlungen zu leiten, ist entscheidend für das körperliche und seelische Wohlbefinden der Patienten.
„Die meisten Menschen würden zustimmen, dass, wenn man die Schmerzen kontrollieren kann, dies wahrscheinlich einen Unterschied in der Verlängerung der Lebensspanne eines Patienten ausmacht, nur weil sie in der Lage sind, Sport zu treiben, ein soziales Leben zu pflegen und zu versuchen, einen gesunden Lebensstil beizubehalten“, sagte Dr. Mantyh. „Wenn man den funktionellen Status eines Krebspatienten aufrechterhalten kann, verbessert man seine Lebensqualität dramatisch. Und das, zusammen mit der Möglichkeit, ihre Krebstherapien beizubehalten … ist das, worum es geht.“