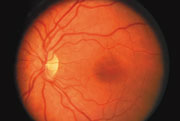
Una retina normale:
Una retina con segni di malattia diabetica:
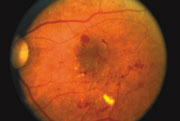
Retinopatia diabetica non proliferativa (NPDR)
La retinopatia diabetica non proliferativa (NPDR) è il primo stadio della retinopatia diabetica. Con questa condizione, i vasi sanguigni danneggiati nella retina iniziano a perdere liquido extra e piccole quantità di sangue nell’occhio. A volte, depositi di colesterolo o altri grassi dal sangue possono fuoriuscire nella retina.
NPDR può causare cambiamenti nell’occhio, tra cui:
– microaneurismi – piccoli rigonfiamenti nei vasi sanguigni della retina che spesso perdono liquido.
– emorragie retiniche – piccole macchie di sangue che fuoriescono nella retina (queste macchie da sole sono raramente responsabili della perdita della vista).
– essudati duri – depositi di colesterolo o altri grassi dal sangue che sono fuoriusciti nella retina.
Molte persone con diabete hanno una NPDR lieve, che di solito non influisce sulla loro visione. Tuttavia, se la loro visione è colpita, è il risultato dell’edema maculare e dell’ischemia maculare.
– L’edema maculare è il gonfiore o l’ispessimento della macula. È causato dalla fuoriuscita di liquido dai vasi sanguigni della retina. La macula, che è responsabile della nostra visione chiara e centrale, non funziona correttamente quando è gonfia. L’edema maculare è la causa più comune di perdita della vista nel diabete. La perdita della vista può essere da lieve a grave, ma in molti casi la visione periferica (laterale) rimane. Il trattamento laser può aiutare a stabilizzare la visione.
– L’ischemia maculare si verifica quando piccoli vasi sanguigni (capillari) si chiudono. La vista si offusca perché la macula non riceve più abbastanza sangue per funzionare correttamente. Attualmente, non esiste un trattamento efficace per l’ischemia maculare.
Retinopatia diabetica proliferativa (PDR)
La retinopatia diabetica proliferativa (PDR) si verifica quando vasi sanguigni anomali iniziano a crescere sulla superficie della retina o del nervo ottico. Questo è chiamato neovascolarizzazione. La PDR si verifica principalmente quando molti dei vasi sanguigni nella retina si chiudono, impedendo un flusso di sangue sufficiente. La retina risponde facendo crescere nuovi vasi sanguigni nel tentativo di rifornire l’area dove i vasi originali si sono chiusi. Tuttavia, i nuovi vasi sanguigni sono anormali e non forniscono alla retina un flusso sanguigno normale. I nuovi vasi sono anche spesso accompagnati da tessuto cicatriziale che può causare la ruga o il distacco della retina.
PDR può causare una perdita della vista più grave della NPDR perché può colpire sia la visione centrale che quella periferica.
PDR causa la perdita della vista nei seguenti modi:
– Emorragia vitreale. I nuovi vasi sanguigni delicati possono sanguinare nel vitreo – il gel al centro dell’occhio – impedendo ai raggi di luce di raggiungere la retina. Se l’emorragia del vitreo è piccola, si possono vedere alcuni nuovi floaters scuri. Un’emorragia molto grande potrebbe bloccare tutta la visione, permettendoti di percepire solo luce e buio. L’emorragia vitreale da sola non causa una perdita permanente della vista. Quando il sangue si libera, la vista può tornare al suo livello precedente, a meno che la macula non sia stata danneggiata.
– Distacco retinico da trazione. Con la PDR, il tessuto cicatriziale dalla neovascolarizzazione può ridursi, facendo sì che la retina si raggrinzi e si tiri dalla sua posizione normale. Questo è chiamato distacco retinico da trazione. Il raggrinzimento maculare può distorcere la visione. Una perdita della vista più grave può verificarsi se la macula o ampie aree della retina sono staccate.
– Glaucoma Neovascolare. Occasionalmente, se un certo numero di vasi retinici sono chiusi, la neovascolarizzazione può verificarsi nell’iride (la parte colorata dell’occhio). In questa condizione, i nuovi vasi sanguigni possono bloccare il normale flusso di liquido fuori dall’occhio. La pressione si accumula nell’occhio, con conseguente glaucoma neovascolare, una malattia dell’occhio particolarmente grave che causa danni al nervo ottico.
Il diabete può causare il cambiamento della visione in entrambi gli occhi, anche se non si ha retinopatia. Rapidi cambiamenti nella glicemia alterano la forma della lente dell’occhio e l’immagine sulla retina diventa sfocata. Dopo che il tuo zucchero nel sangue si stabilizza, l’immagine sarà di nuovo a fuoco. È possibile ridurre gli episodi di visione offuscata mantenendo un buon controllo della glicemia.
Come viene trattata la retinopatia diabetica
Il miglior trattamento è quello di prevenire lo sviluppo della retinopatia. Un controllo rigoroso della glicemia ridurrà significativamente il rischio a lungo termine di perdita della vista. Il trattamento di solito non cura la retinopatia diabetica o ripristina la normale acuità visiva, ma può rallentare la progressione della perdita della vista. Senza trattamento, la retinopatia diabetica progredisce costantemente da stadi minimi a stadi gravi.
Chirurgia laser
Il laser è una luce molto brillante, finemente focalizzata. Passa attraverso la cornea chiara, il cristallino e il vitreo senza intaccarli in alcun modo. La chirurgia laser restringe i nuovi vasi anormali e riduce il gonfiore maculare. Il trattamento è spesso raccomandato per le persone con edema maculare, retinopatia diabetica proliferativa (PDR) e glaucoma neovascolare.
La chirurgia laser viene solitamente eseguita in un ambiente di ufficio. Per il comfort durante la procedura, un contagocce anestetico è spesso tutto ciò che è necessario, anche se un’iniezione anestetica è a volte data vicino all’occhio. Il paziente si siede davanti a uno strumento chiamato microscopio con lampada a fessura. Una lente a contatto viene temporaneamente posta sull’occhio per mettere a fuoco la luce laser sulla retina con precisione millimetrica.
Per l’edema maculare, il laser viene applicato vicino alla macula per ridurre la perdita di liquido. L’obiettivo principale del trattamento è quello di prevenire un’ulteriore perdita della vista riducendo il gonfiore della macula. È raro che le persone che hanno la visione offuscata dall’edema maculare recuperino la visione normale, anche se alcuni sperimentano un miglioramento parziale.
Alcune persone possono vedere macchie laser vicino al centro della loro visione dopo il trattamento. Di solito svaniscono con il tempo, ma possono non scomparire completamente.
Nella PDR, il laser viene applicato a tutte le parti della retina tranne la macula (chiamata PRP, o fotocoagulazione panretinica). Questo trattamento fa sì che i nuovi vasi anormali si riducano e spesso impedisce loro di crescere in futuro. Diminuisce anche la possibilità che si verifichi un’emorragia del vitreo o una distorsione della retina. Il laser panretinico ha dimostrato di essere molto efficace per prevenire una grave perdita della vista da emorragia vitreale e distacco di retina da trazione.
Gli effetti collaterali della chirurgia laser panretinica possono includere:
– temporanea visione offuscata da giorni a qualche settimana;
– occasionale lieve perdita della visione centrale;
– perdita lieve o moderata della visione periferica;
– diminuzione della visione notturna.
Possono essere necessari più trattamenti laser nel tempo. La chirurgia laser non cura la retinopatia diabetica e non sempre previene un’ulteriore perdita della vista. Nonostante la chirurgia laser, alcune persone con PDR sviluppano una distorsione maculare o un’emorragia nel vitreo, causando una visione offuscata. L’emorragia vitreale può ripetersi e il sangue può accumularsi più velocemente di quanto l’occhio possa riassorbirlo.
Il Centro per i Servizi Retinici Eyecare
Il diabete è una malattia che può essere controllata ma non curata. La diagnosi precoce delle malattie retiniche diabetiche, le cure di follow-up e il monitoraggio per tutta la vita sono la chiave per mantenere una buona visione.Il Dr. Raymond M. Girgis è addestrato a trattare le malattie retiniche diabetiche. Con il suo background in medicina interna, il Dr. Girgis è unicamente qualificato nella valutazione e nel trattamento di questa malattia. In molti casi, il trattamento può essere ottenuto con successo con procedure laser retiniche. Nei casi più avanzati, devono essere eseguiti interventi chirurgici.