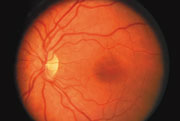
Une rétine normale :
Une rétine présentant des signes de maladie diabétique :
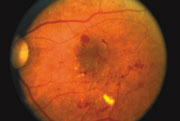
Rétinopathie diabétique non proliférante (NPDR)
La rétinopathie diabétique non proliférante (NPDR) est le stade le plus précoce de la rétinopathie diabétique. Dans cette affection, les vaisseaux sanguins endommagés de la rétine commencent à laisser échapper du liquide supplémentaire et de petites quantités de sang dans l’œil. Parfois, des dépôts de cholestérol ou d’autres graisses provenant du sang peuvent s’écouler dans la rétine.
La NPDR peut provoquer des changements dans l’œil, notamment :
– des microanévrismes – de petits renflements dans les vaisseaux sanguins de la rétine qui laissent souvent échapper du liquide.
– les hémorragies rétiniennes – de minuscules taches de sang qui fuient dans la rétine (ces taches sont rarement responsables à elles seules d’une quelconque perte de vision).
– des exsudats durs – des dépôts de cholestérol ou d’autres graisses provenant du sang qui se sont écoulés dans la rétine.
De nombreuses personnes diabétiques présentent une NPDR légère, qui n’affecte généralement pas leur vision. Cependant, si leur vision est affectée, c’est le résultat d’un œdème maculaire et d’une ischémie maculaire.
– L’œdème maculaire est un gonflement ou un épaississement de la macula. Il est causé par une fuite de liquide provenant des vaisseaux sanguins de la rétine. La macula, qui est responsable de notre vision claire et centrale, ne fonctionne pas correctement lorsqu’elle est gonflée. L’œdème maculaire est la cause la plus fréquente de perte de vision chez les diabétiques. La perte de vision peut être légère ou grave, mais dans de nombreux cas, la vision périphérique (latérale) est conservée. Un traitement au laser peut aider à stabiliser la vision.
– L’ischémie maculaire se produit lorsque de petits vaisseaux sanguins (capillaires) se ferment. Votre vision se brouille car la macula ne reçoit plus assez de sang pour fonctionner correctement. Actuellement, il n’existe pas de traitement efficace contre l’ischémie maculaire.
Rétinopathie diabétique proliférante (RDP)
La rétinopathie diabétique proliférante (RDP) se produit lorsque des vaisseaux sanguins anormaux commencent à se développer à la surface de la rétine ou du nerf optique. Ce phénomène est appelé néovascularisation. La PDR survient principalement lorsque de nombreux vaisseaux sanguins de la rétine se ferment, empêchant une circulation sanguine suffisante. La rétine réagit en faisant pousser de nouveaux vaisseaux sanguins pour tenter d’alimenter la zone où les vaisseaux d’origine se sont fermés. Cependant, les nouveaux vaisseaux sanguins sont anormaux et ne fournissent pas à la rétine un flux sanguin normal. Les nouveaux vaisseaux sont également souvent accompagnés de tissu cicatriciel qui peut provoquer le plissement ou le détachement de la rétine.
La RDP peut entraîner une perte de vision plus grave que la RDPN, car elle peut affecter à la fois la vision centrale et la vision périphérique.
La RDPN entraîne une perte de vision des manières suivantes :
– Hémorragie du vitré. Les nouveaux vaisseaux sanguins délicats peuvent saigner dans le vitré – le gel au centre de l’œil – empêchant les rayons lumineux d’atteindre la rétine. Si l’hémorragie du vitré est petite, vous pouvez voir quelques nouveaux flotteurs sombres. Une hémorragie très importante peut bloquer toute la vision, vous permettant de percevoir uniquement la lumière et l’obscurité. L’hémorragie du vitré n’entraîne pas à elle seule une perte de vision permanente. Lorsque le sang se dissipe, votre vision peut revenir à son niveau antérieur, sauf si la macula a été endommagée.
– Détachement rétinien par traction. Avec la PDR, le tissu cicatriciel issu de la néovascularisation peut se rétracter, ce qui fait que la rétine se plisse et s’écarte de sa position normale. C’est ce qu’on appelle le décollement de la rétine par traction. Le plissement de la rétine peut déformer votre vision. Une perte de vision plus grave peut survenir si la macula ou de grandes zones de la rétine sont détachées.
– Glaucome néovasculaire. Occasionnellement, si un certain nombre de vaisseaux rétiniens sont fermés, une néovascularisation peut se produire dans l’iris (la partie colorée de l’œil). Dans ce cas, les nouveaux vaisseaux sanguins peuvent bloquer l’écoulement normal du liquide hors de l’œil. La pression s’accumule dans l’œil, ce qui entraîne un glaucome néovasculaire, une maladie oculaire particulièrement grave qui endommage le nerf optique.
Le diabète peut entraîner une modification de la vision dans les deux yeux, même si vous ne souffrez pas de rétinopathie. Les changements rapides de votre glycémie modifient la forme du cristallin de votre œil, et l’image sur la rétine devient floue. Une fois votre glycémie stabilisée, l’image redevient nette. Vous pouvez réduire les épisodes de vision floue en maintenant un bon contrôle de votre glycémie.
Comment traite-t-on la rétinopathie diabétique
Le meilleur traitement consiste à prévenir le développement de la rétinopathie. Un contrôle strict de votre glycémie réduira considérablement le risque de perte de vision à long terme. Le traitement ne permet généralement pas de guérir la rétinopathie diabétique ou de rétablir une acuité visuelle normale, mais il peut ralentir la progression de la perte de vision. Sans traitement, la rétinopathie diabétique progresse régulièrement du stade minimal au stade sévère.
Chirurgie au laser
Le laser est une lumière très brillante et finement focalisée. Elle traverse la cornée claire, le cristallin et le vitré sans les affecter en aucune façon. La chirurgie au laser rétrécit les nouveaux vaisseaux anormaux et réduit le gonflement maculaire. Le traitement est souvent recommandé aux personnes souffrant d’œdème maculaire, de rétinopathie diabétique proliférante (RDP) et de glaucome néovasculaire.
La chirurgie au laser est généralement réalisée en cabinet. Pour le confort pendant la procédure, une goutte oculaire anesthésiante est souvent tout ce qui est nécessaire, bien qu’une injection anesthésique soit parfois administrée à côté de l’œil. Le patient s’assied devant un instrument appelé microscope à lampe à fente. Une lentille de contact est temporairement placée sur l’œil afin de concentrer la lumière laser sur la rétine avec une précision extrême.
Pour l’œdème maculaire, le laser est appliqué près de la macula afin de réduire la fuite de liquide. L’objectif principal du traitement est de prévenir toute perte supplémentaire de vision en réduisant le gonflement de la macula. Il est rare que les personnes qui ont une vision floue à cause d’un œdème maculaire retrouvent une vision normale, bien que certaines connaissent une amélioration partielle.
Quelques personnes peuvent voir des taches de laser près du centre de leur vision après le traitement. Elles s’estompent généralement avec le temps, mais peuvent ne pas disparaître complètement.
Dans la PDR, le laser est appliqué à toutes les parties de la rétine, à l’exception de la macula (appelée PRP, ou photocoagulation panrétinienne). Ce traitement fait rétrécir les nouveaux vaisseaux anormaux et les empêche souvent de se développer à l’avenir. Il diminue également le risque de saignement du vitré ou de distorsion de la rétine. Le laser panrétinien s’est avéré très efficace pour prévenir une perte de vision grave due à une hémorragie du vitré et à un décollement de la rétine par traction.
Les effets secondaires de la chirurgie au laser panrétinien peuvent inclure :
– une vision floue temporaire pendant quelques jours à quelques semaines;
– une perte légère occasionnelle de la vision centrale ;
– perte légère à modérée de la vision périphérique;
– diminution de la vision nocturne.
Plusieurs traitements au laser au fil du temps peuvent être nécessaires. La chirurgie au laser ne guérit pas la rétinopathie diabétique et n’empêche pas toujours une nouvelle perte de vision. Malgré la chirurgie au laser, certaines personnes atteintes de RDP développent une distorsion maculaire ou une hémorragie dans le vitré, entraînant une vision floue. L’hémorragie du vitré peut se reproduire et le sang peut s’accumuler plus vite que l’œil ne peut le réabsorber.
Le Center for Eyecare Retina Services
Le diabète est une maladie qui peut être contrôlée mais pas guérie. Un diagnostic précoce des maladies rétiniennes diabétiques, un suivi étroit des soins et une surveillance à vie sont essentiels pour conserver une bonne vision.Le Dr Raymond M. Girgis est formé pour traiter les maladies rétiniennes diabétiques. Grâce à sa formation en médecine interne, le Dr Girgis est particulièrement qualifié pour l’évaluation et le traitement de cette maladie. Dans de nombreux cas, le traitement peut être réalisé avec succès grâce à des procédures de laser rétinien. Dans les cas plus avancés, des opérations chirurgicales doivent être réalisées.