23 de enero de 2019, por NCI Staff
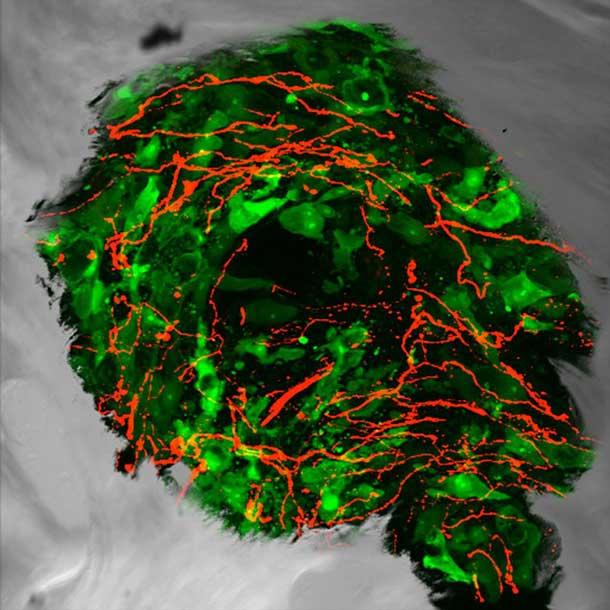
El dolor es un síntoma común y muy temido entre las personas que reciben tratamiento para el cáncer y los supervivientes a largo plazo. El dolor del cáncer puede ser causado por la propia enfermedad, sus tratamientos o una combinación de ambos. Puede ser de corta duración o crónico, y para algunas personas puede persistir mucho después de terminar el tratamiento.
Y cada vez hay más personas que viven con dolor relacionado con el cáncer. Gracias a la mejora de los tratamientos, las personas viven más tiempo con un cáncer avanzado y el número de supervivientes de cáncer a largo plazo sigue creciendo. Además, dado que el cáncer se presenta en mayor proporción en individuos de mayor edad, la prevalencia mundial del cáncer está aumentando a medida que las personas de todo el mundo viven más tiempo.
El aumento de la prevalencia del dolor por cáncer y el impacto de la epidemia de opioides en el tratamiento del dolor por cáncer -y en el tratamiento del dolor crónico en general- han despertado un renovado interés por el desarrollo de nuevos analgésicos no adictivos, así como por enfoques no farmacológicos para el tratamiento del dolor crónico.
La comprensión del dolor por cáncer es un problema difícil, y el universo de investigadores que trabajan en este ámbito es reducido, dijo la doctora Ann O’Mara, R.N., M.P.H., que recientemente se jubiló como jefa de investigación paliativa en la División de Prevención del Cáncer del NCI. No obstante, los científicos que estudian el dolor oncológico son cautelosamente optimistas respecto a la posibilidad de que haya mejores tratamientos en el horizonte.
Gracias en parte al desarrollo de modelos animales de algunos tipos de dolor oncológico, los investigadores están empezando a comprender mejor su biología subyacente. En particular, los científicos están identificando las moléculas que generan las señales de dolor y están adquiriendo conocimientos sobre cómo el sistema nervioso transmite estas señales desde el lugar del dolor hasta el cerebro, donde se percibe el dolor.
Esta investigación ha dado lugar a numerosos ensayos clínicos en curso, incluidos algunos estudios de gran envergadura que suelen ser necesarios para obtener la aprobación de la Administración de Alimentos y Medicamentos (FDA), de terapias experimentales para prevenir el dolor.
Los conocimientos sobre el dolor óseo inducido por el cáncer conducen a nuevos tratamientos
Uno de los tipos más comunes de dolor por cáncer es el dolor óseo. El dolor óseo inducido por el cáncer se produce cuando los tumores metastásicos de los cánceres que se inician en otras partes del cuerpo crecen en la médula ósea, el tejido similar a una esponja que se encuentra en el centro de la mayoría de los huesos. De hecho, el dolor óseo puede ser el primer síntoma de varias formas de cáncer, entre ellas el de próstata y el de pulmón, señala el doctor Patrick Mantyh, de la Universidad de Arizona en Tucson.
El dolor óseo inducido por el cáncer también se produce en personas con cánceres óseos primarios (tumores que comienzan en el tejido óseo), como el osteosarcoma, que son mucho menos comunes que los cánceres que se extienden a los huesos.
En 1999, el laboratorio del Dr. Mantyh desarrolló el primer modelo animal que parece reflejar lo que ocurre en los seres humanos con el dolor del cáncer que se ha extendido, o hecho metástasis, a los huesos. Utilizando ese modelo de ratón, el equipo del Dr. Mantyh descubrió que los tumores en el hueso estimulan el brote de fibras nerviosas transmisoras del dolor cerca del tumor.
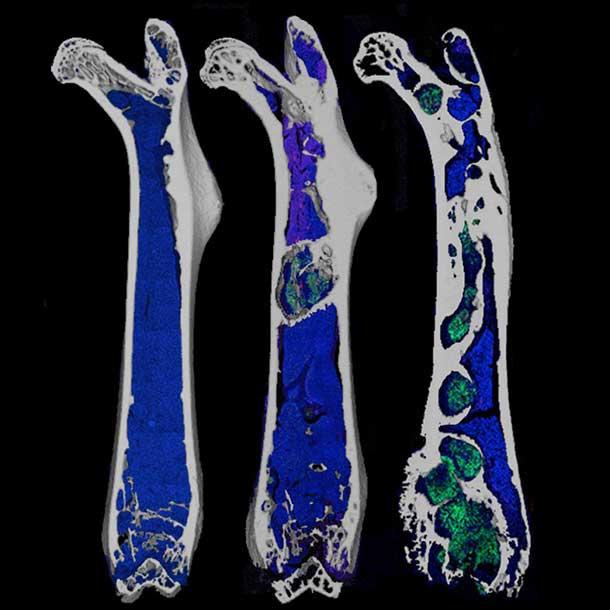
Una vez que las células tumorales se establecen en la médula ósea, dijo el Dr. Mantyh, secuestran las moléculas que regulan las células que participan en la descomposición del hueso, llamadas osteoclastos. Como resultado, «los osteoclastos se hacen más grandes y entonces digieren el hueso con avidez», explicó.
Para digerir el hueso, los osteoclastos crean un entorno ácido que «es casi como verter ácido de batería sobre el hueso», continuó el Dr. Mantyh. Las causas del dolor del cáncer de hueso son dobles, dijo. En primer lugar, las neuronas sensoriales, o fibras nerviosas, del hueso «detectan el entorno ácido y lo señalan como dolor». En segundo lugar, el exceso de actividad de los osteoclastos da lugar a microfracturas o a fracturas completas del hueso que pueden causar un dolor extremo.
Los estudios realizados con el modelo de ratón del laboratorio condujeron a los ensayos en humanos de denosumab (Prolia), el primer fármaco aprobado para tratar el dolor óseo causado por el cáncer metastásico, y de bifosfonatos como el alendronato (Fosamax), otra terapia de primera línea para el dolor óseo inducido por el cáncer. Tanto el denosumab como los bifosfonatos, que se desarrollaron originalmente para tratar la osteoporosis, ayudan a mantener la integridad de los huesos al frenar la actividad de los osteoclastos.
Un posible nuevo tratamiento para el dolor óseo debido al cáncer metastásico es un anticuerpo llamado tanezumab, que bloquea la actividad de una molécula de señalización del dolor llamada factor de crecimiento nervioso (NGF). El equipo del Dr. Mantyh demostró, en ratones, que el tanezumab bloquea la germinación nerviosa en el hueso y reduce el desarrollo del dolor por cáncer en fase avanzada.
El tanezumab se está probando ahora en ensayos clínicos de fase 3 para el dolor óseo inducido por el cáncer. Un enfoque relacionado busca bloquear las acciones del NGF mediante el bloqueo de su receptor, conocido como TrkA (receptor de tropomiosina quinasa A), en las fibras nerviosas sensoriales, dijo el Dr. Mantyh.
También existe un gran interés en el uso de cannabinoides -sustancias químicas que se encuentran en la marihuana- para tratar el dolor óseo inducido por el cáncer y algunos otros tipos de dolor oncológico, dijo el Dr. O’Mara, aunque, hasta ahora, la investigación en esta área se limita a estudios en modelos animales.
Por ejemplo, el trabajo de Todd Vanderah, Ph.D., de la Universidad de Arizona, ha demostrado que los cannabinoides pueden reducir el dolor óseo severo y también suprimir el crecimiento del cáncer y reducir la pérdida ósea en un modelo de ratón de cáncer de mama que se ha extendido al hueso.
Investigar las causas del dolor del cáncer oral
Los tipos de cáncer más comunes, como el de mama, pulmón, próstata y colon, rara vez causan dolor en el lugar donde se originan. Sin embargo, el dolor en la cabeza y el cuello provocado por el cáncer oral es notable por su intensidad y prevalencia, ya que aproximadamente entre el 70% y el 75% de los pacientes con cáncer oral experimentan dolor, dijo Brian Schmidt, D.D.S., M.D., Ph.D., de la Facultad de Odontología de la Universidad de Nueva York.
El Dr. Schmidt señaló que el dolor del cáncer oral es persistente porque la lengua y el suelo de la boca (las áreas más comúnmente afectadas por el cáncer oral) se ven alteradas cuando el paciente habla, mastica o traga. El dolor se produce cuando las sustancias producidas y secretadas por un tumor activan las neuronas sensoras del dolor cercanas, que luego transmiten señales de dolor al sistema nervioso central, y la estimulación del simple hecho de hablar o tragar exacerba este efecto.
Para estudiar el dolor del cáncer oral, el Dr. Schmidt recoge las sustancias productoras de dolor producidas por el tumor durante la cirugía con una técnica llamada microdiálisis. «El tejido canceroso degenera rápidamente después de la cirugía. Al tomar muestras del microentorno del cáncer con el tumor en su lugar, obtenemos una comprensión más precisa de cómo el tumor causa dolor», dijo el Dr. Schmidt.
En otros casos, el Dr. Schmidt extrae pequeños trozos de tumor, así como tejido normal, de una zona adyacente de la boca. A partir de estas muestras, su equipo de laboratorio trabaja para identificar las sustancias que promueven el dolor y que se encuentran en el tejido canceroso, pero no en el tejido normal.
Entre sus principales sospechosos de causar dolor por cáncer oral se encuentran las proteasas -enzimas que descomponen las proteínas y pueden ayudar a los cánceres a extenderse destruyendo los tejidos circundantes. Las proteasas también pueden adherirse a una molécula receptora de las neuronas llamada receptor 2 activado por proteasa, o PAR2, y activarla. Cuando las proteasas activan el PAR2 en las neuronas, el PAR2 puede hacer que otros receptores del dolor en las neuronas se vuelvan más sensibles, dijo el Dr. Schmidt. Como resultado, continuó, «un estímulo que normalmente no es doloroso, como una patata frita que golpea la lengua, puede volverse exquisitamente doloroso»
El Dr. Schmidt y un colaborador, Nigel Bunnett, Ph.D., de la Universidad de Columbia, están estudiando una nueva clase de fármacos que bloquean el PAR2 para tratar el dolor del cáncer oral. Además, el equipo de la Dra. Schmidt está investigando otras sustancias que pueden contribuir al dolor del cáncer oral. Entre ellas se encuentran el NGF, culpable del dolor óseo relacionado con el cáncer, y la endotelina-1, una molécula productora de dolor que destaca por su presencia en el veneno de las serpientes.
El dolor como efecto secundario del tratamiento

La NPI es la razón más común por la que los pacientes deben reducir su dosis de quimioterapia. Algunos pueden incluso dejar el tratamiento del cáncer por completo porque los efectos de la NPIQ son muy debilitantes y angustiosos. Y no es sólo el aspecto doloroso de la neuropatía lo que resulta problemático.
«Los componentes no dolorosos también repercuten en gran medida en la función y el bienestar del paciente», dijo el doctor Patrick Dougherty, del departamento de medicina del dolor del Centro Oncológico MD Anderson de la Universidad de Texas.
Un estudio reciente dirigido por el doctor Igor Spigelman, de la Facultad de Odontología de la UCLA, demostró que un cannabinoide sintético suprimía los síntomas de la NPIQ en ratas macho y hembra. Este cannabinoide forma parte de una serie de cannabinoides sintéticos que el Dr. Spigelman y Herbert Seltzman, Ph.D., del Research Triangle Institute de Carolina del Norte, han desarrollado que parecen no afectar al sistema nervioso central y que, por tanto, evitan los efectos cognitivos causados por otros cannabinoides, como la euforia, la adicción y el deterioro de las funciones.
Sólo un fármaco, la duloxetina (Cymbalta), ha demostrado reducir el dolor debido a la NPIQ en personas en un ensayo clínico de fase 3, y ese efecto es muy modesto, dijo el Dr. Dougherty.
Los científicos aún no comprenden del todo los mecanismos que subyacen a la NPIQ, pero una combinación de estudios en animales y humanos está aportando nuevos conocimientos, añadió el Dr. Dougherty. La idea general, explicó, es que los fármacos de quimioterapia que causan la NPIQ lo hacen al estresar a las neuronas, lo que conduce a la inflamación y el daño de los nervios.
Los investigadores están estudiando agentes que podrían dirigirse al origen del problema y revertir o, idealmente, prevenir la NPIQ en lugar de sólo aliviar los síntomas. Algunos de estos agentes también tienen efectos antitumorales conocidos, lo que los hace especialmente atractivos, ya que una preocupación clave en el desarrollo de fármacos para prevenir la NPIQ es que podrían interferir con el tratamiento del cáncer.
«Algunos tipos nuevos de agentes están llegando a los ensayos clínicos, y ahora mismo los datos son muy prometedores», dijo el Dr. Dougherty.
Los fármacos que bloquean las acciones de la histona deacetilasa (HDAC), que ya se están probando en ensayos clínicos por su potencial para potenciar los efectos de la quimioterapia, son sólo una de las muchas posibles terapias dirigidas que se están estudiando para la NPIQ. Los estudios en modelos animales han demostrado que ciertos inhibidores de la HDAC pueden prevenir y revertir la NPIQ.
Sin embargo, cuando se trata de nuevos fármacos para tratar o prevenir la NPIQ, el Dr. Dougherty dijo que «todavía estamos muy en modo de descubrimiento.»
Un papel para los enfoques no farmacológicos
Los investigadores también están investigando enfoques no farmacológicos para aliviar la NPIQ y otros dolores crónicos relacionados con el cáncer, explicó Diane St. Germain, R.N., M.S., que gestiona una cartera de subvenciones centrada en la investigación paliativa en la División de Prevención del Cáncer del NCI.
Por ejemplo, hay un gran interés en el uso de la acupuntura, así como en enfoques conductuales como el yoga, el Tai Chi y la meditación de atención plena, para aliviar el dolor, dijo Linda Porter, Ph.D., directora de la Oficina de Política sobre el Dolor del Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares, y muchos de estos enfoques se están probando en ensayos clínicos.
Iniciativa del NIH para impulsar la investigación sobre tratamientos no adictivos para el dolor
Una iniciativa que se espera que acelere la investigación sobre nuevas opciones de tratamiento más seguras para el manejo del dolor en general es la Iniciativa del NIH para Ayudar a Terminar con la Adicción a Largo Plazo (HEAL). Mejorar el tratamiento del dolor es uno de los dos componentes principales de HEAL, que los NIH pusieron en marcha para aportar soluciones científicas a la crisis de los opioides. Este componente de HEAL financiará la investigación para alcanzar los siguientes objetivos:
- Comprender los fundamentos biológicos del dolor crónico
- Acelerar el descubrimiento y el desarrollo preclínico de tratamientos no adictivos para el dolor
- Avanzar nuevos tratamientos notratamientos del dolor no adictivos a través de la vía clínica
- Establecer las mejores estrategias de gestión del dolor para las condiciones de dolor agudo y crónico
Las intervenciones conductuales para el dolor del cáncer se utilizan generalmente como un complemento de la medicación, dijo Tamara Somers, Ph.D., una psicóloga clínica y científica del comportamiento de la Facultad de Medicina de la Universidad de Duke.
La Dra. Somers estudia los enfoques de manejo del dolor conductual, como la terapia cognitiva conductual (TCC), que está diseñada para enseñar a los pacientes habilidades de manejo del dolor para mejorar sus estrategias de afrontamiento del dolor y disminuir el estrés que puede conducir a más dolor.
Los ensayos clínicos han demostrado que las intervenciones conductuales «pueden disminuir el dolor y la discapacidad de los pacientes con cáncer», dijo la Dra. Somers. «Pero la TCC para el manejo del dolor también puede proporcionar a las personas habilidades de afrontamiento para utilizarlas frente al dolor, de modo que incluso si su dolor persiste en algún nivel, pueden seguir haciendo lo que necesitan o quieren hacer día a día.
«Sabemos que estas habilidades de afrontamiento ayudan a las personas a manejar su dolor», continuó el Dr. Somers. Pero el tratamiento conductual del dolor suele requerir sesiones de terapia en persona en un centro médico y un compromiso de tiempo significativo, y «en muchos lugares ni siquiera hay un terapeuta disponible que haya sido formado para realizar estas intervenciones», dijo.
Para abordar esos retos, la Dra. Somers está estudiando si una «dosis» más corta o menor de una intervención conductual para el dolor puede seguir proporcionando beneficios. En un ensayo clínico en curso patrocinado por el NCI, está examinando la respuesta de las pacientes con cáncer de mama con dolor moderado o intenso a diferentes dosis de entrenamiento en habilidades para afrontar el dolor. El objetivo es averiguar «quién necesita qué dosis de una intervención conductual contra el dolor del cáncer para beneficiarse, con el objetivo final de hacer este enfoque más accesible para los pacientes», dijo la Dra. Somers.
La Dra. Somers también está buscando alternativas a la terapia en persona para las personas con dolor crónico del cáncer, incluyendo intervenciones de salud móvil. Dichas intervenciones pueden incluir videoconferencias y quioscos de tabletas electrónicas en centros médicos comunitarios para los pacientes que no pueden acceder a la tecnología en casa, como las poblaciones médicamente subatendidas de las zonas rurales.
Un reto en el uso de intervenciones conductuales para manejar el dolor del cáncer, dijo el Dr. O’Mara, «es que, a diferencia de tomar una píldora, requiere un compromiso de tiempo y esfuerzo por parte del paciente.» Una cuestión, por tanto, es «cómo capacitar a los pacientes para que se comprometan con estos enfoques», que quizá no eliminen el dolor pero les ayudarán a vivir con él, dijo.
Otros retos del estudio y el manejo del dolor
Cuando se trata de controlar el dolor, es preferible comenzar el tratamiento en una fase temprana del curso de la enfermedad -e, idealmente, antes de que el dolor se desarrolle en primer lugar, dijo el Dr. Mantyh. Pero eso puede ser un reto, dijo, porque los oncólogos tienden a centrarse más en «el tratamiento del tumor… y puede ser difícil conseguir que se comprometan a dar un tratamiento temprano en la enfermedad para controlar el dolor».
Una preocupación entre los oncólogos, dijo el Dr. Dougherty, es que los medicamentos para prevenir el dolor podrían interactuar e interferir con los tratamientos contra el cáncer. «Lo primero que se quiere es que los pacientes sobrevivan a la terapia, y un agente que pudiera interactuar con una terapia contra el cáncer tendría un claro inconveniente», dijo.
Sin embargo, añadió, es importante tratar el dolor relacionado con los nervios, como la NPIQ, tan pronto como sea posible, porque una vez que el dolor se vuelve crónico, «el sistema nervioso de un paciente empieza a cambiar y a intentar adaptarse a esa condición… ahora tienes un nuevo problema de intentar que el sistema nervioso vuelva a estar como antes».
Otro factor que complica la situación es que los hombres y las mujeres pueden tener diferentes respuestas biológicas al dolor, dijo el Dr. Dougherty. Su laboratorio está comparando las neuronas sensoriales humanas de zonas dolorosas y no dolorosas en pacientes con NPIQ para examinar su base biológica. Los hallazgos aún no publicados indican que, «como se ha sugerido en estudios con animales, hay diferencias entre hombres y mujeres» en la forma en que las neuronas responden al estrés inducido por la quimioterapia, lo que sugiere que las terapias para la NPIQ tendrán que adaptarse específicamente en función del sexo del paciente, dijo.
Una cosa está clara, los científicos que trabajan en esta área están de acuerdo: Mejorar la comprensión del dolor y utilizar ese conocimiento para guiar el descubrimiento y el desarrollo de nuevos tratamientos es fundamental para el bienestar físico y mental de los pacientes.
«La mayoría de las personas estarían de acuerdo en que si se puede controlar el dolor, eso probablemente marcará la diferencia a la hora de prolongar la vida útil de un paciente simplemente porque es capaz de hacer ejercicio, mantener una vida social y tratar de mantener un estilo de vida saludable», dijo el Dr. Mantyh. «Si se puede mantener el estado funcional de un paciente con cáncer, se mejora drásticamente su calidad de vida. Y eso, junto con la posibilidad de seguir con sus terapias contra el cáncer… es de lo que se trata».